Definisjon
Tropesykdommerer infeksjoner som forekommer hovedsakelig i tropisk og subtropisk klima. De kan forårsakes av virus, bakterier, sopp og særlig parasitter og kan lettere angripe personer som bruker immundempende medikamenter mot revmatiske sykdommer. Sykdommene kan bryte ut blant reisende, og de blir i økende grad også “importert” med reisende fra fjerne strøk. Symptomene kan iblant forveksles med revmatiske betennelser som ved bindevevssykdommer i form av Systemisk lupus erythematosus (SLE), Sjøgrens sykdom, Revmatoid artritt, Spondyloartritter og systemisk vaskulitt (differensial diagnoser).
Symptomer
Tropesykdommer har ulike sykdomstegn, men varierende feber, utslett eller knuter under huden, magesmerter, ledd- og muskelsmerter er ikke uvanlig.
Undersøkelser
Sykehistorien kartlegger utenlandsreiser, spesielt opphold i tropiske og sub-tropiske strøk, samt aktuelle symptomer (se ovenfor).
Klinisk undersøkes hud, ledd, lymfeknuter og indre organer som lever og milt. Øyne og munn inspiseres også.
Blod og urinprøver kan vise tegn til betennelse med høy CRP og SR, lavt antall blodlegemer, forhøyede leverenzymer eller tegn til påvirket nyrefunksjon. Urin stiks avdekker om nyrebetennelse foreligger. Spesielle tester tas etter mistanke og behov.
Bildediagnostikk av lunger, indre organer og hjerne gjøres ved aktuelle symptomer.
Andre undersøkelser kan omfatte prøver fra avføring og spinalpunksjon med vurdering av spinalvæske fra nervesystemet. Vevsprøver fra angrepet område i noen tilfeller.
Behandling
Baktrie- og parasitt-infeksjoner behandles ofte med antibiotika, mens virus og andre får tiltak mot symptomer og eventuelle komplikasjoner. Vennligst se mer under de enkelte sykdommene nedenfor.
Litteratur
Nedenfor er informasjon om noen aktuelle tropesykdommer:
Bilharziose (Schistosomiasis)
Flest tilfeller i Afrika. Tarminfeksjon med parasitt (kroniske abdominale smerter og fordøyelsesplager). Urininfeksjon (hematuri). Kronisk forløp med noe feber og anemi. Kan forårsake kroniske rygg- og hodesmerter. Diagnostikk ved MR (lokalisert inflammasjon) og Serum Schistoma IF antigen, ELISA Egg titer, Serum Schistoma IF. Leddbetennelse (artritt) er beskrevet (referanse: Rakotomala HN, 2017). Granulomatøs betennelse.
Definisjon. Tropesykdom forårsaket av parasitter. Det finnes flere typer schistosoma-parasitter. Oftest utvikles en kronisk tilstand. Parasittene angriper hud, urinblære og tarm, men kan også gi leddbetennelse (artritt). Egg som etterlates i vev forårsaker en granulomatøs betennelse.
Sykdomsårsaker. 1-2 cm lange ormer (Termatoder). Urinblære-bilharzinose: S. haematobium. Hud-infeksjon ved bad i infiserte innsjøer. Tarm-bilharzidose: S. mansoni, S. japonicum, S. intercalaticum, S. mekongi.
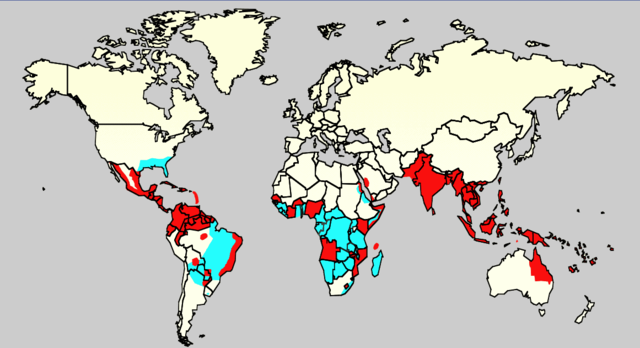
Forekomst. Troper, subtroper. Over 85% smittes i Afrika sør for Sahara. Asylsøkere fra Afrika. Sjeldnere i Karibien, Sør-Amerika, Midtøsten og Asia.
Smitte. Overføres via forurenset badevann. Parasittene stammer fra infiserte ferskvannssnegler. Særlig barn (som leker i vann) blir infisert.
Inkubasjonstid. 2-7 uker til første symptomer (kløende hud på føtter og andre deler som har vært eksponert for forurenset ferskvann). 4-12 uker til symptomer fra indre organer
Symptomer. Initialt. Kløende små knuter i huden (særlig på føtter) som har vært i kontakt med forurenset ferskvann , elveblest (urtikaria). Senere. Feber, magesmerter (tarmaffeksjon). Kan forårsake kroniske rygg- og hodesmerter, diaré (blodig), utmattelse, hoste (lunger), genitalslimhinneblødninger (ved genital manifestasjon), blod i urin (urinblæreaffeksjon).
Revmatiske symptomer: Leddbetennelse (artritt) er beskrevet (referanse: Rakotomala HN, 2017).
Undersøkelser av blod og urin. Ekstrem eosinofili i blod (ved differensialtelling av hvite blodlegemer). Effektiv screening av parasitt antigen med ELISA test av blod. Serum Schistoma IF antigen, ELISA egg titer, serum Schistoma IF. Antistoff kan påvises i blodprøve. Mikroskopisk undersøkelse på parasitt-egg i avføring (eventuelt også i urin). Vevsprøve fra rektum-slimhinne (eller urinblære) kan påvise egg hvis de ikke er påvist ved mikroskopi. Urinblære: Hematuri (blod i urin).
Komplikasjoner. Økt risk for kreft i urinblære, tykktarm og lever på sikt. Portal hypertensjon. Fokal epilepsi (nevroschistosomiasis) ved S. japonicum.
Diagnose. Trope-anamnese + påvisning i urin, avføring eller vev. Antistoff-påvisning. Antistoff er spesifikt (>95%), men holder seg i opptil flere år etter ferdig behandlet og overstått infeksjon.
Behandling. Praziquantel (Biltricide) (en enkelt dose årlig). Mer enn 80% blir friske.
Forebygging/profylakse. Forbud mot å bade i infiserte innsjøer. Unngå infisert drikkevann. En vaksine er under utprøving.
OBS! Harmløse bilharzia-arter forårsaker bade-dermatitt i Mellom-Europa og Nord-Amerika (referanse: Omar HN, 2016)
Litteratur: Al Amin ASM, 2022, Hinz R, 2017, Kristiansen T, 2021
Chikungunyai
Asia, Afrika, Mellom- og Sør-Amerika. Virus infeksjon. Feber, utslett, sterke leddsmerter (feber, utslett og sterke leddsmerter) (referanse: Runowska M, 2018)
Definisjon. Virussykdom forårsaket av Chikungunya. Økende antall smittede i vestlige land per 2014.
Smitte.. Som ved denguefeber blir sykdommen overført via mygg (aedes mosquitoes).
Forekomst. Epidemier i Vestafika, Øst-sentral, Sør-afrikanske land og Asia. De senere år også i Karibien og USA (få tilfeller).

Symptomer. Etter myggstikk begynner høy feber (opptil 40 grader Celsius) 2-3 dager etter smitte (maksimalt etter12 dager). Små-prikket (petekkier) eller flekket (maculopapulært) utslett på kroppen og av og til også på armer og ben. Revmatiske symptomer er vanlig. Sterke smerter i flere ledd (artralgi) som også kan hovne opp (artritt). I mange tilfeller hovner bena opp. Symptomer kan også omfatte hodepine, kvalme, oppkast og øyesymptomer med lysskyhet. Noen får også øyebetennelser (iridocyklitt).
Revmatiske symptomer. Sterke leddsmerter (feber, utslett og sterke leddsmerter), artritt. (referanse: Runowska M, 2018)
Diagnose. PCR-undersøkelser av blod kan påvise infeksjon innen få dager. Serologiske tester for chikungunya virus IgM antistoff er tilgjengelige, men «falsk positive resultater» kan forekomme. Virus dyrkning etter blodprøve er mulig, men undersøkelsene tar minst 1-2 uker.
Differensialdiagnoser. Denguefeber
Forebygging. Myggbeskyttelse. Ingen vaksine er tilgjengelig (pr 2015), men er under utprøving.
Behandling. Ingen spesifikk behandling. Symptombehandling mot smerter med NSAIDs som naproxen eller paracetamol er aktuelt.
Forløp / Prognose. Feberen forsvinner brått, oftest etter to dager, men leddsmerter, hodepine og utmattelse varer ofte en uke eller lenger. Helt symptomfrie blir de fleste i løpet av et par måneder (yngre mennesker blir raskest friske). Kronisk sykdom i form av vedvarende smerter er rapportert.
Litteratur. Rodriguez JAO, 2022, Tanaya A, 2017, Runowska M, 2018; Silva Jr JVJ, 2018.
Denguefeber (Break-bone fever)
Asia, Sørlige del av Afrika, Mellom- og Sør-Amerika, virus, feber, hodepine, muskel- og leddsmerter, eksem (meslinger -lignende)
Dengue-feber: Licensed under Public Domain via Commons - https://commons.wikimedia.org/wiki/File:Dengue06.png#/media/File:Dengue06.png
Definisjon. Dengue-feber er en tropesykdom forårsaket av dengue virus (ARBO-virus, et flavivirus). Revmatiske smerter (”breakbone fever”) kan være en del av sykdomsbildet
Smitte. Overføres via mygg. Fire typer.
Forekomst. Dengue-feber er en hyppig årsak til barnedødelighet i Asia, særlig Thailand og Sør-Amerika, finnes også i Karibien (Kuba) og sør i USA. Økt kraftig siden 1960-årene: Mellom 50 og 528 millioner infiseres årlig. Hyppigste virussyk dom som turister importerer fra tropene.
Inkubasjonstid (fra infeksjon til symptom). Fra smitte til symptom: 2 – 10 dager
Symptomer.
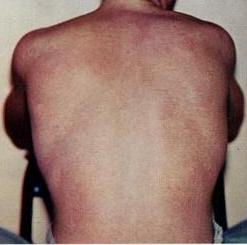
Over 90% er uten symptomer eller som influensa-lignende i ca. en uke. Mindre enn 10% får høy feber: 1. stadium; 1-2 dager med høy feber, svetterier rødhet i ansiktet. Sterke revmatiske leddsmerter i virvelsøyle, armer og ben (”breakbone fever”). Bradykardi (langsom puls). Hodepine mest bak øyne, sår hals, slitenhet. Bitter metallsmak i munnen. Viral myositt kan forekomme. 2. stadium (etter 4-5 dager) med feber på ny. Meslinger-lignende utslett, lymfeknuter hovner opp. 3. stadium etter 5-6 dager inntreffer bedring som varer i flere måneder. Enkelte får langvarig (flere måneder) slapphet og opplever forbigående håravfall. Annen gangs infeksjon oppstår for eksempel hos tidligere smittede innvandrere som har vært hjemme på ferie. Feber første dager. Når feberen går tilbake, oppstår blødninger i hud og alvorlige mageblødninger.
Revmatiske symptomer. Sterke leddsmerter i virvelsøyle, armer og ben (”breakbone fever”).
Komplikasjoner. Særlig barn kan få super-infeksjon med ulike denguevirus-arter. 2% får blødninger med for lavt antall blodplater. Meningoencefalitt (betennelse i hjernen). Forbigående synsforstyrrelser ved øyeaffeksjon (retina).
Differensial Diagnoser / lignende sykdommer: Chikungunya i Sør-øst-Asia, Ebola, Hanta-virus, Malaria, Ross-River-Virus i Australia, Typhus abdominalis, West-Nile Virus i Israel/Egypt.
Diagnosen bygger på sykehistorie med symptomer (se ovenfor) og undersøkelsesfunn. Blodprøver: Lett leukopeni (lavt antall hvite blodlegemer), relativ lymfocytose (økt antall av en type hvite blodlegemer), trombocytopeni (lavt antall blodplater), transaminaser (leverenzymer), virus-RNA, antistoff, hurtig-tester. Staseprøve: Blodtrykksmansjett klemmer rundt overarmen i 2 minutter (pumpes opp til mellom systolisk og diastolisk blodtrykk): Mange små blødninger (petekkier) nedenfor mansjetten (mer enn 10 petekkier pr kvadrat-tomme).
Behandling. Symptomatisk, væske intravenøst. Blodoverføring i alvorlige tilfeller. Ikke acetylsalisylsyre (ASA) på grunn av blødningsrisiko.
Prognose. Gode leveutsikter ved første infeksjon. Immunitet varer i få måneder og ingen kryssimmunitet mot andre arter. Neste infeksjon er mer alvorlig. Ca 20% dødelighet hvis ubehandlet. Barn har dårligst prognose.
Forebygging. Unngå mygg, Klimaanlegg. Pr 2020 er en vaksine (Dengvaxia CYD-TDV) tilgjengelig, men en bedre vaksine som gir høyere gard av beskyttelse (98%) vil snart komme på markedet.
Litteratur. Schaefer TJ, 2022, Sharp TM, 2017, Schäfer TJ, 2019
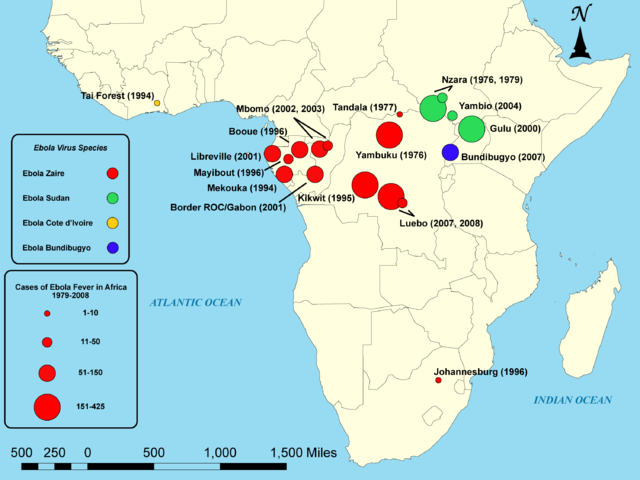
Ebola
Vest- og midt-Afrika, virus, feber, sår hals, hodepine, ledd- og muskelsmerter i den akutte sykdomsfasen og som en kronisk manifestasjon (referanse: Amissah-Arthur MB, 2018), oppkast, diare, blødninger og multiorgan svikt.
Definisjon. Virusinfeksjon forårsaket av ebola-virus. Alvorlig sykdomsforløp. Revmatiske symptomer kan være en del av sykdomsbildet.
Smitte. Epidemier i Vest-Afrika. Overføres mellom mennesker via direkte kontakt, blod eller andre kroppsvæsker.
Symptomer. Influensa-lignende (men vanligvis ikke sår hals eller brystsmerte), utmattelse, feber, hodepine, ledd- og muskelsmerter, magesmerter, brå start, oppkast og diare. Noen får utslett. Symptomene oppstår vanligvis 8-10 dager etter smitte (inkubasjonstid). Blødninger fra slimhinner (mage-tarm, nese, tannkjøtt, vagina) oppstår etter 5-7 dager fra symptomdebut hos 40-50%. Blødninger er et alvorlig symptom som forverrer prognosen.
Revmatiske symptomer. Ledd- og muskelsmerter i den akutte sykdomsfasen og som en kronisk manifestasjon (referanse: Amissah-Arthur MB, 2018).
Diagnose. Reise-anamnese. Antistoff-tester (ELISA) og PCR mest aktuelt. Viruspåvisning også mulig, men tar lengre tid. Elektron-mikroskopi kan gjenkjenne virus, men ikke spesifikk type.
Behandling. Behandlingen er å gi væske, smertestillende og febersenkende behandling på isolasjons-/intensivavdeling (i vestlige land).
Vaksine. Det er utviklet en vaksine mot ebola.
Prognose. Dersom bedring ikke inntreffer, oppstår multiorgan svikt og død. Svekkede personer (høy alder, HIV, annen sykdom) er mest utsatt. Dødelighet er mer enn 50%.
Differensialdiagnoser: Malaria, Dengue feber, Andre tropesykdommer
Litteratur: Amissah-Arthur MB, 2018)
Giardiasis
Smitte. Parasitt Via vann. De fleste er smittet under opphold i Asia, men forekommer også i Norge. De fleste blir smittet fra andre personer eller gjennom forurenset drikkevann og matvarer. Giardiasis kan også overføres seksuelt.
Symptomer. Akutt mage-tarm infeksjon. Personer med revmatisk sykdom og immundempende medikamenter kan være mer mottakelige. Hos noen forekommer mer kroniske symptomer, med periodevis diaré, flatulens, malabsorpsjons-syndrom og vekttap. Uten behandling kan noen være asymptomatiske bærere over lengre tid.
Behandling. Metronidazol eller timidazol
Litteratur: Dunn N, 2022, Aikawa NE, 2011, Folkehelseinstituttet i Norge
Gul Feber (yellow jack, yellow plague)
Afrika og Sør-Amerika, virus, feber, frysninger, kvalme, leversvikt (ikterus / gulsott), muskelsmerter, særlig i ryggen. Vaksine er viktig forebyggende, men det er en «levende vaksine» som ikke kan brukes under behandling med immundempende anti-revmatiske medikamenter
Definisjon. Gul feber er en tropesykdom som skyldes en akutt virusinfeksjon. Revmatiske smerter, mest i ryggen er en del av sykdomsbildet. Personer som har svekket immunsystem, som ved bruk av immundempende medikamenter mot revmatisk sykdom kan ikke alltid bruke aktuell vaksine.
Sykdomsårsak: Flavivirus
Smitte. Overført vanligst via myggstikk eller flått.
Forekomst. Midt-/Sør-Amerika + Afrika (inkl. Kenya). Ikke i Asia.
Inkubasjonstid; 3-6 dager.
Symptomer. Initialt stadium: Feber 40 grader C og svettetokter, sterke hodesmerter, muskelsmerter, særlig i ryggen, konjunktivitt (øyebetennelse), kvalme og brekninger, relativ bradykardi (langsom puls, tross feber). Remisjon (tilfriskning) på 3. eller 4. dag med fallende feber. Sykdommen kan ennå blusse opp med ny feber og risiko for organskade. Stadium med leverskade (hos 15%); hepatitt med ikterus (gulsott) og brekninger, nefritt (nyrebetennelse) med proteinuri, slimhinneblødninger, neseblod og mage-tarm-blødninger. Dødelighet i en toksisk fase er ca. 20%.
Revmatiske symptomer. Muskelsmerter, særlig i ryggen. Vaksine er viktig forebyggende, men det er en «levende vaksine» som ikke kan brukes under behandling med immundempende anti-revmatiske medikamenter.
Diagnose: Blodprøver med litt lavt antall hvite blodlegemer og blodplater, lymfo/monocytose. Høye leverenzymer, bilirubin, proteinuriVirus-RNA i blodprøve med PCR-teknikk er beste metode. IgM-stigning etter noen dager påvisbart.
Komplikasjoner: Lever/nyresvikt, meningo-encefalitt (hjerne-betennelse). Multiorgansvikt
Forløp: Fra lett influensa-lignende forløp til dødelig utgang.
Differensialdiagnoser: Hepatitt (leverbetennelse), malaria, Rikettsia, Morbus Weil (Leptospirose), Dengue-feber, Hemorrhagisk feber, Marburg virus, Ebolavirus.
Behandling: Karantene/isolering i mygg-isolerte rom ved mistanke (6 dager inkubasjonstid). Man forsøke anti-viral behandling (for eksempel med ribavirin).
Medisinsk prognose/leveutsikter: Gul feber hos barn før 14. års alder ender sjelden dødelig. Hos voksne opptil 50% dødelighet. Etterlater livslang immunitet.
Forebygging: Levende vaksine (svekkede virus). Vaksine-effekt starter etter 10 dager. Immunsupprimerte pasienter på høye doser kortison, cellegifter eller biologisk behandling bør generelt ikke ha levende vaksine. Siden 1996 er mer enn 13 alvorlige komplikasjoner meldt, derav 6 dødelige vaksinekomplikasjoner.
Litteratur: Simon LV, 2022, Romano APM, 2014
Leishmaniasis (Kal-azar)
Tropiske strøk (Afrika, Asia, Sør-Amerika), Middelhavsområdet, parasitt, hud (kroniske sår): Uker- måneder etter smitteSår i munn og nese, feber, lever, milt, anemi: Måneder- år etter smitte. Ledd- og muskelsmerter. Økt sykdomsrisiko blant personer som bruke immundempende medikamenter.
Definisjon. Tropesykdom forårsaket av leishmania-protozoene som tilhører parasittgruppen flagellater og spres via sandfluer. Kala-Azar («sort feber») tilsvarer den viscerale formen. Ledd- og muskelsmerter kan være en del av sykdomsbildet. Personer med nedsatt immun-forsvar, slik som ved bruk av immundempende medikamenter mot revmatisk sykdom, kan lettere bli syke.
Tre hovedtyper:
- Visceral type (milt, lever, anemi, feber) (Kala Azar)
- Kutan form (orient-sår)
- Mucokutan form (munn- og slimhinner)
Forekomst. Insidens i Norge: Leishmaniasis var meldingspliktig i MSIS 1975-94. I denne perioden ble det til MSIS meldt 4 tilfeller av visceral leishmaniasis. Smittested i alle tilfellene var Spania hos personer av norsk opprinnelse.
Visceral leishmaniasis (Kala-Azar = svart feber)
- Middelhavslandene, Midtøsten (inklusive Tyrkia)
- Kina (Leishmania infantum)
- Indiske subkontinent
- Øst-Afrika (L.donovani)
- Sør- og Mellom-Amerika (L.chagasi)
- 90% av tilfellene i verden forekommer i Bangladesh, Brasil, India, Nepal og Sudan
- Barn blir oftest rammet i Middelhavsområdet, mest voksne rammes i India og Afrika
- 500 000 nye tilfeller av visceral leishmaniasis årlig
- Hunder og andre dyr er reservoar i Middelhavslandene
- Mennesker eneste reservoar på det indiske subkontinent
- Hovedsakelig i Sør- og Mellom-Amerika (L.brasiliensis)
- Middelhavsområdet og Midtøsten (L.tropica og L.major)
- 90% av tilfellene i verden forekommer i Afghanistan, Algerie, Brasil, Iran, Peru, Saudi Arabia, og Syria
- 1,5 millioner nye tilfeller av kutan leishmaniasis årlig
Begge former av leishmaniasis kan opptre i Norge som importerte tilfeller.
Smitte. Økt smitterisiko for personer med redusert immunforsvar. Bitt av sandfluer overfører smitte. Sandfluer finnes i hovedsakelig i tørre og halvtørre områder i landsbyer, underjordiske gnagerganger, krattskog og steinrøyser, i Sør-Amerika også i tropisk skog. Fluene har en kort aksjonsradius. Reservoar for parasitten er mennesker og dyr, og vektor er blodsugende sommerfuglmygg av slektene Phlebotomus og Lutzomyia, såkalte sandfluer. Sårmateriale ved den kutane typen kan i sjeldne tilfeller smitte fra en person til en annen. Parasitten kan også overføres gjennom bruk av urene sprøyter. Slekten Phlebotomus forekommer i Europa, Asia og Afrika og Luzomyia i Sør-Amerika.
Inkubasjonstid (fra infeksjon til symptom). Hud: Kutan form: fra 1 uke til flere måneder. Indre organer: Visceral form: fra 2 – 6 måneder.
Symptomer og forløp.
Visceral form (mest i mage og tarm): Systemisk sykdom. Kan få et alvorlig forløp. Feber over uker uten respons på steroider. Diaré og vekttap. Medisinske undersøkelsesfunn. Forstørret milt og lever (hepatosplenomegali), store lymfeknuter, anemi og pancytopeni (lavt antall blodlegemer som tegn på benmargsinfiltrasjon). Mørk pigmentering i huden kan forekomme i håndflater eller tinninger. Høy CRP, SR og IgG-
Kutan form (mest huden). Utvikling av rødbrune knuter med sentral sårdannelse («orientalsk sår») I ansiktet, på skuldre eller overarm. Stansebiopsi til biopsi og PCR
Mucocutan form (mest i slimhinner og hud). Sår i slimhinner kan over år erodere gane og neseseptum.
Revmatiske symptomer: Leddsmerter og muskelsmerter.
Diagnostikk. PCR tester er rutine. Påvisning av protozoer ved direkte mikroskopi av biopsi fra sårkant, lever, benmarg eller lymfeknuter. Serologisk test.
Behandling. Systemisk, spesifikk antibiotika behandling (antimon-preparater, amfotericin B) mot begge former av sykdommen.
Forebyggende tiltak. Tildekking av kroppen for å unngå stikk. Det finnes ingen vaksine. Ingen spesielle tiltak ved importerte tilfeller. Personer som har eller har hatt Kala-Azar (Visceral form) utelukkes permanent fra blodgivning. Ikke meldepliktig til norske MSIS.
Litteratur: Maxfield L, 2022, Aronsen N, 2016 (Amerikanske retningslinjer for diagnostikk og behandling), Müller KE, 2021, Pagliano P, 2017, Maritati M, 2018, Blomberg B, 2019 (Pasient-kasuistikk på norsk).
Malaria
Afrika, Asia, Sør- og Mellom-Amerika. Parasitt. Feber, hodesmerter, utmattelse, oppkast.

Definisjon. Tropesykdommen er forårsaket av en parasitt. Etter tuberkulose (Tbc), verdens vanligste infeksjonssykdom. 90% av tilfellene er i Afrika. Benign (godartet) form (1/3 av tilfellene). Personer med nedsatt immun-forsvar, for eksempel under behandling med immundempende medikamenter mot revmatisk sykdom, kan få et mer alvorlig sykdomsforløp. Revmatiske smerter i armer og ben er en del av sykdomsbildet.
Ulike typer
Plasmodium quartana à Malaria quartana. Inkubasjonstid 21 – 42 dager mellom infeksjon og symptomer. Feber-rytme: 2 dager uten feber. Sykdommen går ikke over av seg selv.
Plasmodium vivax og Malaria tertiana: Inkubasjonstid 10 – 21 dager mellom infeksjon og symptomer. Feberrytme 1 dag uten feber. Sykdomsvarighet: innen maksimalt 5 år.
Plasmodium Falciparum (Malaria tropica): Malign (alvorlig) form (2/3 av tilfellene). Inkubasjonstid: 7 – 10 dager (90%, 10% lenger) mellom infeksjon og symptomer. Feber: Uregelmessig. Sykdomsvarighet: Inntil 2 år hvis ikke dødelig sykdomsutfall.
Symptomer. Feber med frostrier unntatt M. Tropica som kan ha subfebrile temperaturer. Feber inntil 2 år etter opphold i tropene. Ca. 90% debuterer første måned etter opphold i tropene. Hodepine, hoste (differensial-diagnoser: Influensa, sepsis), smerte i høyre del av øvre mageområdet. Ikterus (gulsott) (differensial-diagnoser: Lever/galle-sykdom). Mage-tarm: kvalme, brekninger, diaré (differensial diagnose: Gastroenteritt). M. tropica (mest alvortlig, malign form). Cerebral malaria (bevissthetsforstyrrelse, forvirret, koma) (Differensial-diagnoser: Psykose, hjernehinnebetennelse (meningitt). Lungeødem, kardialt sjokk (differensial-diagnose: hjertesykdom, lungebetennelse). Akutt nyresvikt (differensial-diagnose: primær nyresykdom).
Revmatiske symptomer: Smerter i armer og ben.
Undersøkelser; Sykehistorie med typisk disposisjon og symptomer (se ovenfor). Ved klinisk undersøkelse ses hepatosplenomegali (stor lever og milt) og i blodprøver hemolytisk anemi (LD er høy, haptoglobin i blod er lav), trombocytopeni (lavt antall blodplater), leukocytopeni (lavt antall hvite blodlegemer (differensial-diagnose: blodsykdom). Hypoglykemi (lavt sukkernivå i blodet).
Diagnose. Mikroskopi av bBlodutstryk med tykk dråpe som umiddelbart blir mikroskopert minst 2 ganger daglig på 2 påfølgende dager. Tykk dråpe: 1 dråpe kapillar-blod på objektglass ved hjelp av hjørne til annet objektglass røres med sirkulære bevegelser ½ minutt til en flekk på 1 cm i diameter. Tykkelsen blir slik at man kan lese avisbokstaver gjennom objektglasset. Etter 30 min luft-tørking: Gimsa-farging, deretter igjen tørking og mikroskopering (alternativt hurtigfarging teknikker). PCR-teknikk: resultat innen 24 timer. Plasmodia antistoff (resultat etter 6-10 dager).
Behandling. Mistanke på malariainfeksjon (feber-pasient som har vært i tropene siste måned før symptomdebut). Sykehusinnleggelse: Umiddelbar diagnostikk og terapi. Ukomplisert M.tropica: Atovagquon + Proguanil (Malarone) eller Mefloquin (Lariam), reservemiddel: Artemether+ Lumefantrin (Riamet). Komplisert M. tropica: Chinin + Doxycyclin.
Forebyggende: Absolutt sikker forebygging er ikke mulig. Myggbeskyttelse. Kjemoprofylakse med Atovaquon/Proguanil (Malerone) eller Mefloquin (Lariam): reservemiddel: Doxycyclin. Graviditet: Klorokin, men obs! resistens forekommer.
Litteratur: Buck E, 2022, Laishram DD, 2012
Strongyloides stercoralis (Tråd-orm)
Asia, Afrika, Mellom- og Sør-Amerika, Australia, parasitt i tropiske strøk. Hud (kløende eksem), lunger (hoste og ubehag), tarm (treg eller ingen avføring p.g.a. forstoppelse/obstipasjon), leddbetennelse (artritt) i form av reaktiv artritt er observert (referanse: Mohanty S, 2017). På verdensbasis er minst 100 millioner mennesker infisert. Blant immunsvekkede personer kan infeksjonen bli alvorlig. Litteratur: Carpio ALM, 2022.
Zika virus- infeksjon
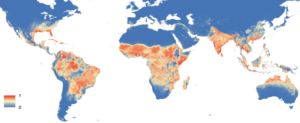
Afrika, Asia og Latin-Amerika (stort utbrudd i Brasil). Overføres til mennesker oftest via myggstikk. Smitte via seksuell kontakt og via blodoverføring er mulig. Økt risiko for skade på foster (mikrocephali) dersom en gravid blir infisert. Symptomer (varierer fra ingen sykdomstegn til influensa lignende symptomer). Leddsmerter, muskelsmerter, feber, utmattelse, utslett, øyebetennelse (konjunktivitt).
Definisjon. Virusinfeksjon som overføres til mennesker via myggstikk, hovedsakelig via Aedes-mygg. Kan antakelig smitte også via seksuell kontakt og via blodoverføring. En må regne med at personer med svekket immunsystem, som ved immundempende behandling for revmatiske sykdommer, kan få et mer alvorlig sykdomsforløp. Leddsmerter og muskelsmerter en del av sykdomsbildet.
Utbredelse av Zika virus.
Afrika, Asia og Latin-Amerika (stort utbrudd i Brasil).
Symptomer; Feber, utmattelse, utslett, øyebetennelse (konjunktivitt).
Revmatiske symptomer. Leddsmerter, muskelsmerter
Svangerskap og Zika virus. Det foreligger økt risiko for fosterskade (mikrocephali) dersom en gravid blir infisert, særlig i førte 1/3 av svangerskapet. En studie av 442 smittede gravide viste at 6% fødte barn med skader etter Zikavirus-infeksjon (referanse: Honein MA, 2017). Alle med skadede barn var smittet i svangerskapets første tre måneder. Risikoen for fosterskade er uavhengig av om den gravide har symptomer på infeksjon eller er smittet uten å merke symptomer. Fosterskadene omfatter hjerneskader, mikrocefali (lite hode) og fosterdød (referanse: Brasil P, 2016).
Medført zika-syndrom kan defineres ved alvorlig mikrocefali, spesielle hjernemisdannelser, forandringer i øyet (netthinnen)Ledd-misdannelser (som klumpfot), spastisitet (referanse: Hoen B, 2018).
På grunn av epidemien fra 2016 har helsemyndighetene i flere sør-amerikanske land bedt kvinner utsette å bli gravide til 2018 eller senere.
Litteratur; Wolford RW, 2021, Plourde AR, 2016 (Zicka virus), Det norske Folkehelseinstituttet Brasil P, 2016