Definisjon
Pulmonal hypertensjon (PH) er en alvorlig tilstand der blod fra hjertet møter økt motstand i blodårene i lungene (lunge-arteriene). Det medfører at trykket stiger i lunge- blodårene. Dermed må hjertet (høyre hjertekammer) må pumpe mot økt belastning. Etter hvert kan hjertesvikt oppstå.
Sykdomsårsaker
Fortykkelse i blodåreveggene (hyperplasi av intima og hypertrofi av glatte muskelceller) kan oppstå som komplikasjon til en systemisk bindevevssykdom (særlig systemisk sklerose), HIV -infeksjon, medfødte tilstander, enkelte medikamenter eller uten kjent bakenforliggende sykdom (idiopatisk pulmonal hypertensjon) (PH Gruppe 1). Hjertesvikt (i hjertets venstre del som følge av hjertesykdom er en relativt vanlig årsak (PH gruppe2), kronisk sykdom i lungevevet, søvnapne og langvarig opphold i store høyder er også en årsak (Gruppe 3). Kronisk blodpropp i lunger (lungeemboli) (Gruppe 4) og blodsykdommer eller uklare årsaker utgjør gruppe 5 (referanse: Simonneau G, 2013).
Forekomst
Pulmonal hypertensjon (PH) forekommer uten spesiell grunn (idiopatisk) eller assosiert med sykdommer, spesielt ved systemisk sklerose (hos 7-16%) (referanse: Aithala R, 2017), sjeldnere ved MCTD (4%) (referanse: Gunnarsson R, 2013), SLE (1%), Sjøgrens syndrom (2%) og myositt.
Symptomer
- Tung pust (dyspné)
- Besvimelser (synkoper) ved belastning
- Fatigue/utmattelse
- Bryst-smerter, hoste, blodig hoste (hemoptyse)
- Hevelser (ødemer) i ben, forstørret lever (hepatomegali) er tegn på alvorlig pulmonal hypertensjon som påvirker blodsirkulasjon og organer som hjerte og lunger (referanse: Pahal P, 2021).
- Heshet kan forekomme (Ortners syndrom) på grunn av utvidet lungearterie som presser på nervus recurrens og medfører lammelse av stemmebånd (referanse: Shahul HA, 2014).
- Raynauds fenomen (likfingre)
Undersøkelser
Sykehistorien bør dekke aktuelle symptomer (se ovenfor) og disponerende sykdommer og tegn, slik som Raynauds fenomen (bindevevssykdom), unnormal tung pust ved belastning, kjent lungesykdom, risikofaktorer for blodpropp (antifosfolipid syndrom med flere).
Klinisk undersøkelser kan vise tegn til stuvning og synlig puls i halsvener (v. jugularis), hevelser i bena (perifere ødemer), markert andre hjertelyd ved auskultasjon, forstørret lever og milt (hepatosplenomegali) og tegn på systemisk sklerose (stiv hud på hender og rundt munnen) eller annen aktuell bakenforliggende sykdom (se Sykdomsårsaker ovenfor).
Blodprøver. Det finnes ingen spesielle tester. Ofte ses forhøyet NTproBNP (N- terminal pro brain peptide) som tegn på overbelastning av høyre hjerte-ventrikkel. Dersom bakenforliggende årsak til PH er uklar, anbefales screening med antinukleære faktorer (ANA) for systemisk bindevevssykdom. Ved mistenkt systemisk sklerose er spesifikke sklerodermi-antistoff inklusiv anti-polymerase III aktuelle. HIV og thyreoidea-sykdom kan være aktuelt å utelukke med tester.
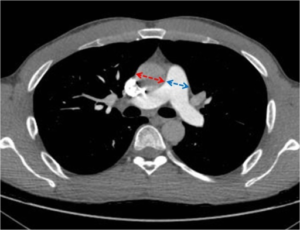
Bildediagnostikk. I utredning av symptomene gjøres ofte CT undersøkelse av lunger: Dersom en påviser at diameter av lungeartrien (arteria pulmonalis) er unormalt stor (≥29mm), eller at denne er større enn aorta ascendens kan pulmonalk hypertensjon mistenkes. CT av lunger kan også bidra til skille Gruppe 1 fra Gruppe 3 (kronisk lungesykdom). Tegn til forstørret høyre forkammer i hjertet (røntgen thoraks viser at høyre ventrikkel/atrium er forstørret i det retrosternal-rom) styrker også mistaken om pulmonal hypertensjon. CT med lungeemboli-protokoll eller pulmonal angiografi (røntgen undersøkelse) og scintigrafi (nukleærmedisin) overveies hvis sykdomsårsak er uklar (utelukke blodpropper i lunger/lungeemboli).
EKG kan være normal dersom høyre-svikt ikke foreligger. Ved høyresidig hjertebelastning ses høyre akse-deviasjon: R / S >1 i avledning V1, inkomplett- eller komplett høyre grenblokk. P-pulmonale i avledning II og rytme-forstyrrelser.
Lungefunksjonstester. Ofte foreligger redusert DLCO, men normal FVC. Ratio FVC%/DLCO% er dermed økt. Ratio-verdier mer enn 2 øker muligheten for at pulmonal hypertensjon foreligger. Hvis det foreligger lungesymptomer og en FVC%/DLCO% ratio mindre enn 1,4 er sykdom i lungevevet (interstitiell lungesykdom, ILD) mer sannsynlig.
6-minutter gangtest gjøres ofte som en prognostisk indikator og for å vurdere individuell effekt av behandling. Testen forutsetter imidlertid normal eller stabil gangfunksjon. Fallende til under 330-380 meter/6 minutter kan indikere ugunstig prognose.
Ekko-doppler (ultralyd hjerte)/ekkokardiografi. Oftest får en mistanke om diagnosen pulmonal hypertensjon når det gjøres ultralydundersøkelse av hjertet (ekkokardiografi/Doppler). Grenseforhøyede trykk er imildertid et usikkert tegn, og det oppgitte trykket ved ekkokardiografi kan variere i forhold til det reelle trykket med +/- 10 mmHg. Ekkokardiografi estimerer det systoliske (øvre) trykket (hjertekateter måler gjennomsnittstrykket). Et ekkokardiografisk beregnet systolisk tykk på 40 mm Hg kan tilsvare et gjennomsnittstrykk ved hjertekateter-undersøkelse på over 25 mm Hg som er over grensen for pulmonal hypertensjon (≥ 20mm Hg). Verdier over 40-50 mmHg ved ultralydundersøkelse bør derfor etterfølges av høyresidig hjertekateterisering (se nedenfor) som sikrer eller avkrefter om pulmonal hypertensjon foreligger. Mistanke om alvorlig pulmonak hypertensjon foreligger ved systolisk pulmonal-trykk over 60mm Hg. Trykket som hjertepumpen skal lage for hodedpulsåren (aorta) måles ved ejection fraksjon (EF) og er normalt mer enn 55% når det ikke foreligger hjertesvikt. Screening årlig med ultralyd av hjertet/ekko doppler i risikogrupper som ved systemisk sklerose er anbefalt. Dette fordi symptomer i begynnelsen ofte overses, og tidlig behandling bedrer prognosen.
DETCT kalkulator kan være til hjelp for å velge hvem som bør til hjertekateter-undersøkelse (se nedenfor). For DETECT-kalkulator er det behov for følgende parametere: Del I: FVC% / DLCO% (ratio), Teleangiektasier (Ja/Nei), NT-ProBNP (pg/ml), Serum urat (mg/100ml). EKG (hø-akse: Ja/Nei). Del II: Ekkokardiografi: Høyre atriums areal (cm2), Trikuspidal flow (TrP (m/s).
Høyre kateterisering måler gjennomsnitts trykket / middelstrykket (engelsk: mean pulmonary arterial pressure) i pulmonalarterien (mPAP) eller middels AP. Resultatet er ofte avgjørende for valg av behandling. I praksis skyves et tynt kateter gjennom en blodåre og ned i høyre del av hjertet. Undersøkelsen er viktig for å skille mellom pre-kapillær og post-kapillær pulmonal hypertensjon, noe som er viktig for valg av riktig behandling. Undersøkelsen beregner pulmonalt kile-trykk i venstre atrium (engelsk: pulonary “arterial” eller “capillary” wedge pressure (mean pulmonary wedge pressure PAWP eller PCWP) og motstanden i lungearteriene (PVR, PAR) (engelsk: pulmonary vascular resistance). Pulmonal vaskulær motstand påvises ved prekapillær PAH og angis i Wood (≥ 2 Wood taler for PAH). Postkapillær PH ses ved venstresidig hjertesvikt der pulmonary capillary wedge pressure (kile-trykk) PCWP ≥ 15 mmHg (referanse: Xanthouli P, 2020). Blandingsformer kan komplisere bildet og er ikke uvanlig.
- Definisjon: Pulmonal Hypertensjon foreligger når middelstrykket (Medium Arterial Pressure= MAP) er over 20 mmHg i ro (revidert fra 25 mmHg pr 2019, referanse: Simonneau, 2019). MAP er hos firske normalt 10-20 mmHg.
- Pre-kapillær pulmonal hypertensjon: middeltrykk (mPAP), middels AP >20 mmHg, kiletrykk i venstre atrium (PCWP), PCV ≤ 15 mmHg, motstanden i lungearteriene (PVR, PAR) ≥ 2 WU.
- Postkapillær: AP >20 mmHg, PCWP, PCV > 15 mmHg, PVR, PAR < 2 WU.
- Kombinert pre- og postkapillær: AP >20 mmHg, PAWP >15 mmHg, PVR, PAR ≥ 2WU.
- Mild PH foreligger ved 35mmHg (36-50mmHg ved ultralyd).
Diagnose
Uavhengig av symptomer basereres diagnosen på målinger:
- Ekko cor (ultralyd av hjertet): Her beregnes systolisk pulmonalarterie-trykk indirekte Målingene er mindre nøyaktige enn ved hjertekateter undersøkelse (se nedenfor). Estimert trykk over 30-35mmHg er suspekt på PH
- Hjertekateter (høyre hjerte-halvdel). Middeltrykk (MAP) over 20 mmHg i ro eller mer enn 30mmHg ved belastning er pulmonal hypertensjon.
- Inndeling/klassifikajson av type/gruppe pulmonal hypertensjon kan gjøres ihht definisjon pr 2019 av Simonneu.
Lignende sykdommer / differensialdiagnoser
- Antifosfolipid syndrom (med blodpropper)
- Budd-Chiari syndrom. Blodpropp i levervener. Avklares med ultralyd / Doppler eller MR-undersøkelser.
- HIV-infeksjon
- Hjertesvikt, venstresidig
- Hjerteklaff-sykdom i form av mitral stenose.
- Lungeembolier av annen årsak
- Lungesykdom, annen ved astma, KOLS, lungefibrose eller lungeemboli
- Portal hypertensjon
- Søvnapne syndrom
Behandling
Det anbefales og følge anerkjente retningslinjer, slik som ESC/ERS guidelines (Humbert M, 2022).
Generelle tiltak. Alle skal vaksineres mot influensa og pneumokokker (lungebetennelse). Graviditet skal unngås. I de fleste tilfellene ved revmatisk sykdom gis ikke blodfortynnende (antikoagulasjon) med warfarin (Marevan), fordi økt blødningsrisiko kommer ugunstig ut. I tilfeller med antifosfolipid syndrom må likevel antikoagulering overveies opp mot økt bodpropp-risiko. Opptrening/rehabilitering på egent sted for hjerte/lungesyke er aktuelt.
Medikamenter
Kalsiumblokkere har effekt hos bare 5-8% av pasientene og foretrekkes bare til de som responderer ved test under hjertekateterisering. Aktuelle kalsiumblokkere er: amlodipin, diltiazem, felodipin og nifedipin.
Endotelin-antagonister: Bosentan «Cipla» (Tracleer, Stayveer). Endotelin A+B hemmer ved NYHA klasse II-III. Effekt på 6-min gangtest, O2-opptak, utsetter forverring. Lang tids effekt. Kjent sikkerhetsprofil. Bosentan («Accord») skrives på H-resept og dekkes av helseforetaket. Interaksjoner: Marevan-dosen må ofte økes, flukonazol (Diflucan) (anti-mykotika) øker bosentan plasma nivå betydelig, ikke gi cyklosporin (Sandimmun) eller glibenclamid (mot diabetes). Kontroller; leverenzymer: avslutte behandlingen hvis 2-3 x øvre referanseområde. Sjekke hemoglobin. Ambrisentan (ET-A antagonist): Volibris, Endotelin A (ETA)-selektiv reseptorantagonist, 5-10mg x1 ved NYHA II-III. Bivirkninger: Hodepine, ødem, anemi (reaktiv?), abdominale smerter. Volibris forskrives på H-resept. Marcitentan (Opsumit) (Endotelin-antagonister A+B hemmer), Opsumit er pr 2023 dyrere enn Volibris, men Volibris skal ikke gis ved lungefibrose (som ofte foreligger ved systemisk sklerose og PAH). Opsumit forskrives på H-resept. Kontroller: Leverenzymer månedlig, Hgb. Interaksjoner: Marevan-nøytral.
PD-5 hemmere / Nitrogen oksyder: Sildenafil (20-80mg/d): Mysildecard, Orisild 20mg x 3 / Revatio / Viagra 25mg, / Ved NYHA II-III. Selektiv hemmer av cGMP-spesifikk fosfodiesterase type 5 (PDE5). Orisild («Orion») skrives på H-resept og dekkes av helseforetaket. Tadalafil (Adcirca) kan gis en gang i døgnet.
Priociguat, guanylate cyklase agonist. Eneste medikament som er godkjent for kronisk blodpropp (tromboembolisk syndrom) dersom en ikke kan opereres.
Prostacyklin analoger: Selexipag (Uptravi) tabletter, selektiv IP-agonist, individuell dosetitrering. Prostacyklin analoger til inhalasjon (Iloprost, treprostinil) og til iv. eller sc. administrasjon (epoprostenol iv, treprostinil iv eller sc).
Kombinasjonsbehandling. Ved NY klasse II er behandlingsmålet at en forblir i klasse II, bedring av 6 minutters gangtest og ingen forverring av CI (Cardiac index). Ved NY klasse II-III er førstevalget endotelin I reseptorantagonisten bosentan med sildenafil som alternativ. Dersom ingen bedring er å spore etter 3 måneder, benyttes kombinasjons-behandling (for eks. bosentan og sildenafil). Behandlingsmål ved klasse III (og IV) er overgang til klasse II, bedring av 6 MWT, normalisering av CI og 30 % fall i PVR (pulmonary vascular resistance). Ved NY klasse IV kan en i utvalgte tilfeller forsøke epoprostenol (Flolan) i sentralt venekateter, evt. kombinasjonsbehandling bosentan/sildenafil eller bosentan/epoprostenol. En bør også vurdere om transplantasjon er aktuelt. Pasienter i funksjonsklasse IV med tachykardi > 110/min og blodtrykk < 90mm Hg bør behandles i intensivavdeling.
Litteratur
- ESC/ERS Guidelines, 2022
- Pahal P, 2022
- Simonneu G, 2019
- Ahmed S, 2014
- Andreassen A, 2012 (Legeforeningen)
- Grans Kompendium i Revmatologi

