Definisjon
Ulcerøs kolitt (UC) og Crohns sykdom (CD) er kroniske tarmbetennelser (IBD) er kroniske betennelsessykdommer i tarmen (IBD). Begge sykdommene kan gi revmatiske plager (spondyloartritt) som leddbetennelse, ryggbetennelse og senebetennelse. Disse plagene kalles ekstra-intestinale manifestasjoner, fordi de oppstår utenfor tarmen.
Forekomst
UC og CD rammer oftest personer mellom 15 og 45 år. UC er den vanligste formen, og forekommer hos omtrent 0,5 % av befolkningen. CD er noe sjeldnere og forekommer hos 0,27 % (referanse: Lirhus SS, 2021). Revmatiske plager forekommer like hyppig hos kvinner og menn. Omtrent 15-20 % av pasientene med IBD utvikler leddbetennelse (referanse: Ossum, AM, 2018), mens 4-5 % utvikler Bekhterevs sykdom (ankyloserende spondylitt). Omvendt, vil 6-14% med kjent Bekhterevs sykdom/ankyloserende spondylitt utvikle IBD (referanse: Fragous GE, 2019).
Symptomer
De vanligste symptomene på IBD er magesmerter og løs avføring, ofte med blod. UC rammer tykktarmen, mens CD kan ramme både tynntarm, tykktarm og andre deler av fordøyelsessystemet. Diagnosen stilles ved hjelp av symptomer, mage-tarmundersøkelser, endoskopi, vevsprøver og bildediagnostikk.
Revmatiske symptomer:
- Leddbetennelser (perifer artritt) oppstår oftest i knær og ankler når kroniske tarmbetennelserer er aktive og plagsomme (Type 1). Symptomer som smerte, stivhet og hevelse. Hovedregelen er at artritt-aktiviteten følger den inflammatoriske aktiviteten i tarmen. artritt i ett eller noen få ledd (mono- eller oligoartikulær) som oftest er asymmetrisk. Varigheten er fra noen dager inntil få uker og gir ikke varige skader (non-erosiv artritt). Knær angripes vanligst, deretter ankler, fingerledd eller albuer. Varighet under 4 uker er vanligst (referanse; Palm Ø, 2001). Et mindretall får leddbetennelse i små ledd i fingre, men slike manifestasjonen kan vare over flere år (Type 2, polyartikulær type) og ligne leddgikt (revmatoid artritt) (referanse: Orchard TR, 2000). Pasientene er alle seronegative for revmatoide faktorer og anti-CCP. Vanligvis blir leddsymptomene bedre spontant i løpet av noen uker. Leddpunksjon og tapping av leddene kan være nødvendig, eventuelt også kortison-injeksjon. Sjeldnere foreligger mer kronisk leddbetennelse (Referanse: Palm O, 2001 ).
- Leddsmerter (artralgi) uten leddbetennelse (ikke artritt med hevlse og varme ledd) er hyppige, særlig ved Crohns sykdom (22%). En sammenheng med tarmsykdommens aktivitet er ikke påvist, men symptomene reduserer livskvaliteten (referanse: Palm Ø, 2005). Ved ulcerøs kolitt og Crohns sykdom ses ikke fibromyalgi oftere enn ellers (referanse; Palm O, 2001).
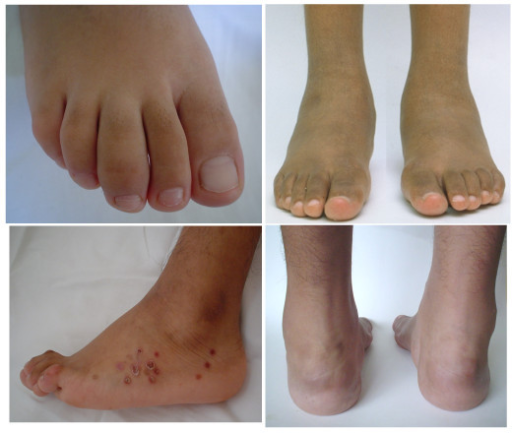
- Ryggbetennelse (spondylitt): Gir gradvis økende smerter i ryggen, oftest før 40 års alder. Smertene lindres ved bevegelse og forverres ved hvile. Mange våkner om natten med smerte. Symptomene lindres hvis en står opp og beveger seg. Ved undersøkelse bevegelsesutslagene i ryggen være redusert. Betennelsesforandringer (artritt) i iliosakralleddene (mellom bekken og ryggrad) kan bli påvist ved MR, CT eller røntgenundersøkelser. Den genetiske vevstypen HLA-B27 i blodprøve påvises hos 75%, ellers blant 8-16% av den generelle befolkningen (Referanse Palm O, 2002).
- Pølsefinger/pølsetå (daktylitt) er hevelse i hele fingres (eller tær) lengde, forårsaket av betennelse i seneskjeden. Forekommer hos 2-4% (Brakenhoff LK, 2010). Daktylitt påvises ved klinisk undersøkelse, ultralyd eller MR-undersøkelse.
- Entesopati / entesitt omfatter betennelser i senefeste, mest typisk der Akillessenen fester seg til hælen. Symptomene er smerte og hevelse. Forekomsten er 5-10% ved ved UC eller CD (referanse; Brakenhoff LK, 2010).
Andre (ekstraintestinale) manifestasjoner:
- Hudforandringer
- Erythema nodosum kan opptre samtidig med perifer artritt (Palm Ø, 2001).
- Pyoderma gangrenosum
- Øyebetennelser (referanse: Mady R,2015)
- Uveitt/iridocyklitt (UC: 5 – 12%, CD: 2 – 4%)
- HLA-B27 assosiert
- Konjunktivitt
- Keratitt (perifer ulcererende)
- Skleritt
- Optikus nevritt
- Retinal vaskulitt
- Episkleritt
- Uveitt/iridocyklitt (UC: 5 – 12%, CD: 2 – 4%)
- Gallegangsbetennelse (skleroserende kolangitt)
Undersøkelser
Utredning av IBD gjøres av en spesialist på mage-tarmsykdommer (gastroenterolog), mens revmatiske plager utredes av en revmatolog.
Sykehistorie: Legen vil spørre om symptomene dine, hvilke ledd som er rammet, varigheten av plagene, og om du har andre symptomer. Ved ryggsmerter etterspørres om symptomene er betennelsesaktige (inflammatoriske ryggsmerter med gradvis symptomdebut, stivhet om morgenen, nattlige smerter, bedring av fysisk aktivitet). Tegn til symptomer fra fingre/tær (daktylitt), senefester (entesopatier), øyne og hud kan også etterspørres.
Klinisk undersøkelse: Legen vil undersøke ledd, rygg, senefester, hud, øyne og indre organer.
Blodprøver. Blodprøver kan tas for å måle betennelse (CRP, SR), blodprosent (Hb), og for å utelukke andre sykdommer. Aktuelle undersøkelser omfatter CRP, SR, Hb, leukocytter med differensialtelling, trombocytter, elektrolytter, lever-, nyre-, pankreas- og thyreoidea-funksjonsprøver, albumin. Anti-CCP. ANA. Ved aktiv betennelse forventes forhøyet CRP, SR. Lav «blodprosent» (hemoglobin) foreligger ofte ved CD enn UC, særlig tidlig i sykdomsforløpet og ved høy CRP (referanse; Høivik M, 2014). Forhøyede leverenzymer med mønster som ved cholestase (gamma-Gt, ALP), kan indikere skleroserende kolangitt som har økt forekomst ved UC. Spesifikke antistoff-tester er ikke aktuelle. Forekomst av HLA-B27 er vanlig i befolkningen (ca. 8%), men økt andel ved manifestasjoner i rygg (spondylitt) eller øyne (uveitt). Ved Bekhterevs sykdom/ankyloserende spondylitt kombinert med IBD har dermed 50-75% HLA-B27.
Bildediagnostikk. Vanligvis påvises artritt, daktylitt og entesopati/entesitt ved kliniske undersøkelser uten bruk av bildediagnostikk. Leddbetennelsene vises vanligvis ikke på røntgenbilder eller CT-undersøkelser dersom den er non-erosiv (vanligste form). Ultralyd- og MR-undersøkelser viser imidlertid forandringene ved artritt, daktylitt og entesopati. Ryggmanifestasjoner bør kartlegges og vises tidligst ved MR, senere ved CT-undersøkelser. Etter 2-6 år med rygg/bekkensymptomer ses oftest synlige forandringer iliosakralledd-artritt.
Diagnosen
Diagnosen stilles basert på symptomer, klinisk undersøkelse og resultater fra blodprøver og bildediagnostikk.
- UC eller CD + Perifer artritt (perifer leddaffeksjon) eller
- UC eller CD + Ryggbetennelse/sakroiliitt (aksial, radiologisk form) eller
- UC eller CD + HLA-B27 og en eller flere kjennetegn på rygg-/leddbetennelse (spondyloartritt): Perifer artritt, entesitt, uveitt, daktylitt (hovne fingre eller tær), psoriasis, familie med spondyloartritt, CRP økning i relasjon til ryggplager.
Lignende tilstander (differensialdiagnoser)
Revmatiske sykdommer
- Perifer artritt er lik ved UC og CD og andre spondyloartritter. Ved uvanlig anamnese eller påfallende sykdomsforløp, må psoriasisartritt, reaktiv artritt og perifer artritt ved Bekhterevs/ankyloserende spondylitt vurderes.
- Også sarkoidose med artritt og erythema nodosum (Löfgrens syndrom), borrelia-artritt, revmatoid artritt og artrose kan feiltolkes som artritt relatert til UC og CD.
- Ryggsmerter kan ha mange andre årsaker. Det antas at hele 85% av pasientene ikke ender opp med en klar diagnostisk årsak, men 90% blir tilnærmet symptomfrie innen to uker. Ved mellomvirvelskiveprolaps skiller symptomdebut og forløp seg klart fra inflammatorisk ryggsmerte. Ved spinal stenose er også sykehistorien annerledes. Infeksjon i mellomvirvelskive eller skjelett, særlig hos immunsupprimerte pasienter, kan i likhet med ryggsmerter ved malign sykdom være vanskelig å diagnostisere uten gode radiologiske undersøkelser. Osteoporotiske ryggbrudd (benskjørhet) mistenkes hos disponerte pasienter (høy alder, postmenopausale kvinner, langvarig kortikosteroid (Prednisolon) bruk).
Andre tilstander
- Erythema nodosum (knuterosen) kan relateres til UC og CD, men forekommer ofte uten bakenforliggende sykdom og ved sarkoidose og vaskulittsykdommer.
- Pyoderma gangrenosum minner alltid om hudinfeksjon, men kan også ha vaskulitt-lignende tegn.
- Uveitt / iridocyklitt og episkleritt forkommer ved en rekke revmatiske sykdommer, inklusiv vaskulitter.
Svangerskap
Svangerskap kan forverre ulcerøs kolitt og Crohns sykdom, og høy sykdomsaktivitet er forbundet med økt risiko for svangerskapskomplikasjoner. Det er derfor viktig med god gastroenterologisk oppfølging under svangerskap (referanse: Shannahan SE, 2019).
Behandling av revmatisk sykdom ved kroniske tarmbetennelser
Målet med behandlingen er å kontrollere både tarmsykdommen og de revmatiske plagene. Samarbeid med gastroenterolog anbefales. Perifer artritt går oftest over dersom tarmsykdommen behandles til remisjon, men aksiale manifestasjoner og artralgi ofte vedvarer. Behandlingen kan inkludere:
- Kirurgi: I noen tilfeller kan det være nødvendig med kirurgi for å behandle tarmsykdommen.
- Medisiner: Smertestillende, betennelsesdempende og sykdomsmodifiserende medisiner.
- Fysioterapi: Øvelser og manuell terapi kan lindre smerter og bedre funksjon.
Leddbetennelser. Dersom et medikament er nødvendig, kan paracetamol (Paracet, Panodil med flere) bli brukt mot lettere revmatiske symptomer. Ved artritt er det bedre effekt av antiinflammatoriske medikamenter (Ibux, Ibumetin, Arcoxia med flere), men disse kan forverre eller reaktivere tarmsykdommen. Perifer artritt i store ledd vil oftest gå over av seg selv når tarmsykdommen er godt behandlet, men dette kan ta noen uker. Ved artritt er leddpunksjon og installasjon av triamcinolol (Lederspan) eller tilsvarende kortison-preparat aktuelt. Systemisk behandling med prednisolon kan være nødvendig i perioder med hissig artritt og før sykdomsmodifiserende medikasjon med sulfazalasin (Salazopyrin EN), methotrexate eller biologiske legemidler får effekt. Azathioprin (Imurel) som ofte brukes ved CD har liten eller ingen effekt på artritt. Tilsvarende gjelder for 5-ASA preparater (Pentasa, Mesasal, Asacol). Biologisk behandling med TNF-hemmere forventes å ha effekt på perifer artritt, men spesifikk godkjenning for perifer IBD-artritt foreligger ikke.
Ryggbetennelser. Bekhterevs/Ankyloserende spondylitt/aksial spondyloartritt ved IBD blir behandlet med fysioterapi, egentrening og NSAID/Cox-II hemmere hvis de ikke gir økte tarmsymptomer. Dersom manglende behandlingsrespons og tegn på vedvarende betennelse, er biologisk behandling aktuelt. Flere medikamenter er godkjente. Ryggsykdommen kan forverre seg selv om tarmsykdommen er fallt til ro (remisjon). Dette gjelder selv når tykktarmen er fjernet (kolektomi) ved UC.
Tilleggsbehandling. Ryggmanifestasjon behandles med fysioterapi, egentrening og medikamenter som ved Bekhterevs/ankyloserende spondylitt. En bør være oppmerksom på risiko for osteoporose, gjøre benmasse-målinger og eventuelt gi profylaktisk behandling. Ved øye-manifestasjon som uveitt eller skleritt skal en vurderes av øyelege. Episkleritt som er mer overfladisk trenger ikke nødvendigvis øyelegebehandling (referanse: Harbord M, 2015).
ICD-10 koder
ICD-10 er et system for å klassifisere sykdommer. Noen vanlige koder for revmatiske plager ved IBD er:
- M07.5 + K51.9 Artritt, SpA, ved Ulcerøs kolitt
- M07.4 + K50.9 Artritt ved Crohns
- M45.0 (Ankyloserende SpA/Bekhterevs sykdom)
- M46.1 Isolert radiologisk artritt i IS-ledd uten annen SpA affeksjon
Litteratur
- Indika R, 2024 (Crohns sykdom)
- Whitney D, 2023 (Ulcerøs kolitt)
- Malik TF 2023 (Ekstraintestinale manifestasjoner)
- Ossum AM, 2018
- Harbord M, 2015 (definisjoner av ekstraintestinale manifestasjoner)
- Ordas I, 2012 (Ulcerøs kolitt)
- Brakenhoff LK, 2009
- Grans Kompendium i Revmatologi
Spondyloartritt, BINDEVEVSSYKDOMMER.no

