Definisjon
Systemisk sklerose (systemisk sklerodermi) er en revmatisk bindevevssykdom der kroppens immunsystem ved en feil angriper egne organer (autoimmun sykdom). Typisk angripes huden, men også indre organer som mage, tarm, lunger, hjertet og nyrer kan skades. Sykdommen forløper individuelt svært forskjellig. Mange blir ikke sterkt angrepet, mens hos noen få er sykdommen svært alvorlig. Systemisk sklerose deles i to hovedgrupper: 1) begrenset form og 2) diffus form. Andre former: En sjelden blandingstype mellom systemisk sklerose og muskelbetennelsen myositt kalles skleromyositt. Dersom sykdommen begynner hos barn, kalles den juvenil systemisk sklerose. Systemisk sklerose skilles fra non-systemisk sklerodermi (morfea, lineær sklerodermi) som angriper huden, men ikke indre organer. Ved aktuelle symptomer på systemisk sklerose, bør en undersøkes av spesialist i revmatiske sykdommer (revmatolog). Spesialisten vil undersøke sykdommen nærmere, informere, starte behandling og følge opp når det er nødvendig (referanse: Volkmann ER, 2023).
Sykdomsårsaker
Årsaken til systemisk sklerose er ukjent, I helt sjeldne tilfeller kan sykdommen knyttes til bruk av enkelte medikamenter og rusmidler som taksaner (cellegifter som Avastin mot kreft), Pentazocin (sterkt smertestillende) eller kokain (rusmiddel). I sykdomsforløpet medfører forstyrrelser i små blodårer oksygenmangel i vevet, økt produksjon av bindevev i form av fibrose og immunsystemet reagerer med produksjon av auto-antistoffer som er spesielle «revmaprøver» i blodet (referanse: Kormann B, 2019).
Forekomst
Alle former for systemisk sklerose er sjeldne og den diffuse, mest alvorlige formen (se nedenfor) er mest sjelden. Forekomsten (prevalens) i sør-øst Norge er beregnet til 9,9/100.000 (begrenset form 6,9/100.000, diffus form 1,8/100.000). Systemisk sklerose kan begynne i alle aldre, blant ungdom, kvinner og menn, men ytterst sjelden hos små barn. De fleste er kvinner 30-60 år gamle. Antall nye tilfeller årlig (insidens) er 2-19/mill./år (7,4 pr mill. innbyggere i Norge). Den diffuse formen begynner oftest blant relativt unge, mens den begrensede formen er vanligere i litt høyere alder. Gjennomsnittsalder ved sykdomsdebut er 47 år (referanse: Hoffmann-vold A-M, 2012).
Symptomer
Noen merker veldig lite til tidlige symptomer, og sykdommen kan forløpe med bare langsom forverring over mange år. Andre tilfeller (noen blant den diffuse formen) utvikler seg over bare uker eller måneder. En grundig vurdering av symptomer og undersøkelser (se nedenfor) er nødvendig for å få oversikt over den individuelle graden av alvorlighet (referanse: Smith V, 2018).
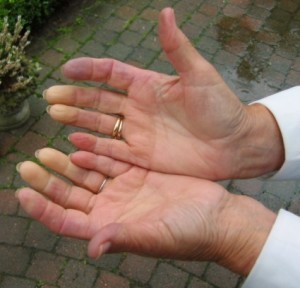
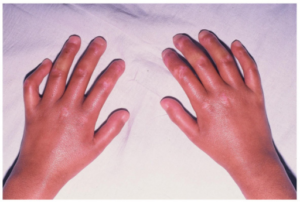
Raynauds fenomen. systemisk sklerose kjennetegnes ved at alle (100%) har ”likfingre” (Raynauds fenomen). Symptomene innebærer episoder med kramper i fingres pulsårer som gjør at enkelte eller alle fingre / tær blir hvite, kalde, følelsesløse. Når blodsirkulasjonen kommer tilbake oppstår smerte og etter hvert blå og ofte røde fingre/tær. De som har dette vet hva som menes. Raynauds fenomen oppstår vanligvis fra måneder til flere år før systemisk sklerose starter i huden og andre organer. Raynauds fenomen som begynner i voksen alder bør derfor vurderes nærmere for å utelukke systemisk sklerose eller annen bakenforliggende sykdom.
«Puffy hands» / «Puffy fingers» er stive, hovne fingre og hender, noe som er et tidlig symptom ved systemisk sklerose. Puffy hands / puffy fingers oppstår vanligvis etter Raynauds fenomen, men før huden blir hard og stram (sklerodaktyli).
Hard hud/sklerodaktyli ses hos nesten 100% i forløpet. Sklerodaktyi betyr harde fingre. Huden på fingrene blir glatt og stram med gradvis, nesten umerkelig utvikling over uker, måneder eller år. Deretter kan hud på armer, ben og andre deler av kroppen angripes. Blant de fleste som har den begrensede formen er forandringene begrenset til fingre, hender og området rundt munnen.
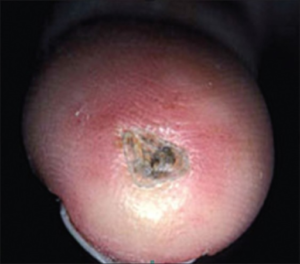
Smertefulle sår på fingertupper (finger ulcera) oppstår hos ca. 30%.
Andre symptomer
- Tretthet / utmattelse med økt søvnbehov er ikke uvanlig.
- Kløe er et symptom hos noen, oftest ved den diffuse formen.
- Pigmentforandringer i huden med mørke og hvite (pigmentert-tap) flekker kan ses («salt- og pepper» flekker).
- Magesyre-oppstør og tendens til svelgevansker.
- Såkalt ”karpemunn” med rynker rundt munnen er vanlig i forløpet.
- Senere i sykdomforløpet er tørrhet i munn og øyne vanlig. Symptomene kan da minne om (sekundært) Sjøgrens syndrom.
- Inkontinens for avføring kan oppstå.
Undersøkelser
Sykehistorien kartlegger aktuelle symptomer (se ovenfor). En etterspør tegn til Raynauds fenomen med ev. tid for debut, hovne fingre, sår på fingertupper, stramhet i huden på hender (sklerodaktyli), ansikt og ellers på kroppen. Svelgevansker, magesyre-oppstøt/refluks, fordøyelsesbesvær, tørrhetsplager fra øye eller munn, vekttap, hoste, tung pust eller tegn til hevelser i bena/ødemer kan også være av betydning.
Klinisk undersøkelse gjøres i form av en generell status som kan omfatter måling av blodtrykk, puls og vekt. Lytte på av hjerte og lunger (auskultasjon) og kjenne på mageorganene (abdomen) er aktuelt i utredningen. Huden på hender undersøkes spesielt for hovenhet/puffy, sklerodaktyli, sår på fingertupper, kalk under huden og små blodåreforandringer i ansikt og på lepper (teleangiektasier). Armer og ben kan undersøkes for hud-manifestasjoner og bevegelighet. Sener kan vurderes for tegn til senebetennelse / «tendon friction rub».
Blodprøver. Rutineprøver kan omfatte betennelsesprøver (CRP, SR), celletellinger (hgb, hvite blodlegemer /leukocytter med differensialtelling, blodplater/trombocytter), salter i blodet (elektrolytter), urat/urinsyre, lever-, nyre- og stoffskifte/thyreoidea-funksjonsprøver, glukose, kreatin kinase (CK). –Ofte foreligger normale prøver. Ved forhøyet kreatin-kinase (CK) kan overlapp mot myositt i form av sklero-myositt foreligge. Ved mulighet for hjerte/lunge-komplikasjon med pulmonal hypertensjon suppleres ofte med NT-pro-BNP.
Immunologiske blodprøver. Ikke alle har utslag i antistoff-tester, men typiske utslag styrker mistanken om systemisk sklerose og bidrar til å skille den diffuse formen fra den begrensede formen (se nedenfor). Antinukleære antistoff (ANA) positiv hos 25-60 %.
- Anti-centromer antistoff/CENP ses hos 40-75 % ved begrenset type (CREST).
- Anti-Scl 70 (Anti topoisomerase I) påvises hos 20-70 % (oftest initialt) av de med diffus type.
- Anti-RNA polymerase III forekommer hos noen med diffus type og da hyppigst hos de som vil utvikle nyre-/renal krise (SRC).
- Anti-Scl 75/100 kan tyde på sklero-myositt.
- Mer sjeldne auto-antistoffer er anti- Th/To (sensitivitet < 10 %), anti-U3RNP, U1RNP og anti-Ku.
- Opp mot 20% har primær biliær kolangitt (PBC) assosierte auto-antistoffer.
Urin vurderes ved vanlig stiks.
Lungefunksjonstester egner seg for å kartlegge om lungene er påvirket og for oppfølging, for eksempel 1-2 ganger årlig.
Bildediagnostikk. CT (ev High Resolution /høyoppløsnings CT, HRCT) av lunger er den metoden som mest detaljert beskriver lungevevet og luftveiene. Røntgen av spiserøret (øsofagus) kan gjøres med kontrastmiddel som svelges mens bildene (ev film) tas. Redusert funksjon i den nederste 2/3 del av spiserøret kan forårsake svelgevansker som skyldes systemisk sklerose.
Bronko-alveolær lavage (BAL) gjøres av lungelege hos noen med lunge-manifestasjoner, ofte for å utelukke infeksjon.
EKG. Undersøkelsen kan avdekke tegn til hjertesvikt, rytmeforstyrrelser eller mistanke om høyt trykk i lungearterier (pulmonal hypertensjon, PAH).
Ekkokardiografi / ultralyd Doppler gjøres ofte årlig over en lang periode. Hovedindikasjonen er å utelukke tegn til pulmonal hypertensjon. Tilstanden er overrepresentert både ved systemisk begrenset og diffus form for systemisk sklerose og behandlingsmulighetene klart bedre når en behandler tidlig.
Hjertekateter-undersøkelse gjøres der ekkokardiografi/ultralyd av hjertet tyder på pulmonal hypertensjon. Tilstanden foreligger når høyresidig hjertekateter-måling viser mPAP ≥ 20mmHg i ro og motstanden i pulmonalarterien (PAR) er ≥ 3 Woods. Forutsetning er at flere andre årsaker er utelukket (PCWP ≤15 mmHg utelukker venstresidig hjertesvikt).
6-minutter gangtest. Det kan være nyttig og bestemmer avstanden som tilbakelegges i løpet av 6 minutters gangtid. Testen er egnet til å vurdere om hjerte og lunger fungerer godt og kan bidra til å evaluere effekten av eventuell behandling over tid hos den enkelte. Testen forutsetter imidlertid normal eller stabil gangfunksjon (referanse: Enright PL, 2003).
Kapillaroskopi / kapillærmikroskopi / neglefold-video-kapillaroskopi er et viktig hjelpemiddel i diagnostikken. Typisk vil undersøkelsen ved systemisk sklerose vise utvidede små blodårer (kapillærer). Kapillaroskopi er nærmere beskrevet her,
Ulike former for systemisk sklerose
Systemisk sklerose / systemisk, sklerodermi deles inn i ulike typer. Hovedgruppene er begrenset form som er vanligst og den mer alvorligere diffuse formen.
Begrenset form av Systemisk Sklerose (limited cutaneous systemic sclerosis)
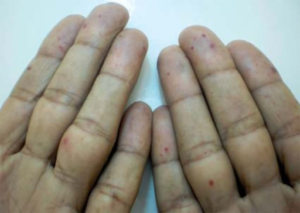
Omtrent 70-80% med systemisk sklerose har begrenset form. Denne kalles også ”CREST” -syndrom som står for Calcinose, Raynauds, Esophagus (spiserørsforandringer), Sklerodaktyli og Teleangiektasi). Den begrensede formen av systemisk sklerose utvikler seg vanligvis langsomt.
- Typisk er at Raynauds fenomen (likfingre) har oppstått flere år før fingrene blir litt hovne og får etter hvert fortykket med glatt hud.
Stram hud på fingre, hender og rundt munnen er typisk. I noen tilfeller også på underarmer og legger, men aldri på overarmer, lår, mage, bryst eller rygg. Små blodåretegninger i huden på fingertupper, kinn og lepper (”teleangiektasier”) er vanlig, men ufarlig (vennligst se foto ovenfor). Noen får kalk under huden (kalsinose), oftest på fingre. Kalsinose er ubehagelig og kan medføre sår, men er vanligvis ikke farlig.
De fleste plages med ”sure oppstøt” av magesyre og bør bruke en syreproduksjons-hemmer (for eksempel Somac (pantoprazol) for å hindre etse-skader i spiserøret av sterk magesyre som til og med kan skade lungene.
Omtrent 70-75% med denne begrensede formen for systemisk sklerose har forandringer i blodprøvene (positiv test) som kalles CENP eller anti-centromer antistoff. CENP / anti-centromer er en undergruppe av ANA-antistoffet som kan være nyttig når diagnosen skal stilles, men ikke alle som har CENP i blodet får systemisk sklerose.
Den begrensede formen for systemisk sklerose forløper ofte uten alvorlige komplikasjoner, men enkelte kan over tid få symptomer fra lunger, hjerte og mage/tarm. Omtrent 15% får symptomer på redusert lungefunksjon i sykdomsforløpet. Dersom lungene er normale ved diagnose, er det et godt prognostisk tegn. Pulmonal hypertensjon belaster hjertet og kan oppstå etter mange års sykdomsforløp. For å avdekke om hjerte og lunger angripes, anbefales regelmessig oppfølging hos revmatolog. Inkontinens for avføring kan ses i forløpet og skyldes redusert funksjon i lukkemuskel.
Diffus form av Systemisk Sklerose

Diffus type utgjør omtrent 20% av tilfellene med systemisk sklerose. Raynauds fenomen starter ofte bare noen uker- måneder i forkant. Huden blir hard og stiv mest på fingre, men også på kroppen som over- og underarmer, lår, mage, brystkasse, rygg og i ansiktet, inklusive pannen. Symptomene utvikler seg ofte i løpet av 1-3 år, men forløpet er variabelt/individuelt.
- I den mest aktive sykdomsfasen plages noen med sterk kløe i huden.
- Nyrene kan angripes, særlig de første to år fra sykdommen starter. Det kan utvikle seg ”nyrekrise” med svært høyt blodtrykk og fryktet nyresvikt. Symptomer på nyrekrise er sterk hodepine, høyt blodtrykk og ødem in bena ved nyrebetennelse. Symptomer kan til å begynne med være vanskelige å tolke, og urinprøver og blodtrykksmålinger er viktige undersøkelser. Tidlig behandling med ACE-hemmere er viktig for å hindre varige nyreskader (referanse: Zanatta E, 2018).
- Magesekken kan begynne å blø i slimhinnen. Noen merker smerter i mellomgulvet. Det kan måles lavt hemoglobin (blodprosent) i blodprøver. Ved gastroskopi påvises såkalt vannmelon-mage, GAVE. Behandlingen er vanligvis effektiv med koagulasjon med argon-laser via erfaren spesialist i mage og tarmsykdommer (gastroenterolog). Flere behandlinger over tid er ofte nødvendig for et varig resultat.
- Lungene kan angripes (hoste, tung pust ved belastning), noe som kan tilsi behov for behandling med immundempende medikamenter. Omtrent 30% får symptomer på redusert lungefunksjon. Dersom lungene er normale ved diagnose, er det et godt tegn for prognosen. Mer om lungesykdom ved revmatiske sykdommer her.
- Etter noen år med forverring i huden, opplever mange at huden blir tydelig mykere og bedre igjen.
I blodprøver påvises antistoff i form av ANA og anti Scl-70 (anti-topoisomerase) hos ca. 35%. RNA polymerase III antistoff forekommer hos ca. 25% og øker risiko for nyrekomplikasjoner.
Sklero-myositt
Skleromyositt er overlapp mellom myositt og systemisk sklerose. Tilstanden kan ha typiske antistoff (Scl-75/100) og kan betegnes som en egen sykdom (sklero-myositt) (referanse: Bhansing KJ, 2014).
Skleroderma sine (uten) skleroderma
Skleroderma sine skleroderma mangler de typiske hudforandringene, men er ellers som systemisk sklerose. Denne sjeldne formen utgjør omtrent 5% av alle med systemisk sklerose. Oftest dreier det seg om en tidlig form som kan deles inn i begrenset eller diffus type senere i forløpet (referanse: LeRoy EC, 2001).
Barn med systemisk sklerose (Juvenil systemisk sklerose)
Det dreier seg om en veldig sjelden tilstand som kan mistenkes dersom barnet utvikler intense Raynauds fenomen, antistoff i blodet påvises eller kapillaroskopi viser forandringer og huden har typiske sykdomstrekk. Lungemanifestasjon ses hos ca. 20%. Til forskjell fra voksne, er diffus form den vanligste blant barn under 10 år (referanse; Zulian F, 2017) Vennligst les mer på separat side om systemisk sklerose hos barn.
Diagnosen
Diagnosen systemisk sklerose stilles på typisk sykehistorie og undersøkelser (se ovenfor) med Raynauds fenomen, sklerodaktyli og auto-antistoffer/biomarkører i blodet. Typiske forandringer ved kapillaroskopi forventes også. Hudbiopsi er sjelden nødvendig.
Klassifikasjonskriterier
Klassifikasjonskriterier brukes i forskning, men kan være nyttige også for diagnostisering i klinisk hverdag. I tidlige sykdomsstadier er imidlertid klassifikasjonskriterier uegnet. ACR/EULAR-kriteriene av 2013 for klassifikasjon krever enten proksimal skleroderma (hudforandringer ovenfor albuer eller knær) eller to av følgende: sklerodaktyli (hard hud på fingre), digital iskemi (sår på fingre) eller pulmonal fibrose (lunge-fibrose) (se tabellen nedenfor);
| Klassifikasjonskriterier. 2013 (referanse: van den Hoogen F). Sum-score på minst 9 for diagnose: | Score (vekting): |
| Sklerodaktyli på fingre og proksimalt for MCP bilateralt | 9 |
| Puffy fingre | 2 eller |
| Sklerodaktyli av minst en hel finger distalt for MCP | 4 (velg høyeste skår) |
| Ulcera på fingerpulpa | 2 eller |
| Pitting scars/arr/skorper på fingertupp | 3 (velg høyeste skår) |
| Telangiektasi | 2 |
| Kapillaroskopi patologisk | 2 |
| Pulm hypertensjon eller/og interstitiell lungesykdom | 2 |
| Raynauds fenomen | 3 |
| Antistoff relatert til systemisk sklerose (CENP, ScL70, RNA Polymerase III) | 3 |
Svangerskap og systemisk sklerose
Forløpet av systemisk sklerose under svangerskap er avhengig av om indre organer er sterkt angrepet og hvilke medikamenter som benyttes. Mest utsatt for komplikasjoner er den diffuse formen som kan utvikle seg raskt også i løpet av et svangerskap. Undersøkelser har vist økt komplikasjonsforekomst. Generelt vil i løpet av svangerskapet omtrent 25 % bli bedre, 15 % verre, 60 % uendret og 35 % forverres post partum. Økt risiko foreligger for svangerskapsforgiftning (preeklampsi), intrauterin veksthemming, for tidlig fødsel og spontane aborter. En av årsakene kan være blodåreforandringer i morkaken (placenta) i livmoren (referanse: Ibba-Manneschi L, 2010).
Hvis svangerskap planlegges, bør hjerte, lunger, nyrer og andre organer bli medisinsk undersøkt før graviditet. Svangerskap ved systemisk sklerose oppfattes uansett som et ”risiko-svangerskap” og tett oppfølging hos fastlege, jordmor, revmatolog og fødepoliklinikk anbefales (referanse: Braun J, 2022).
lignende sykdommer / differensialdiagnoser)
- Borrelia infeksjon: Kronisk infeksjon kan medføre Acrodermatis chronica atrophicans. Oftest ensidig, blå-fiolett, tynn hud
- Eosinofil fasciitt. Sykdommen kan ligne systemisk sklerose, men angriper ikke fingrene. Ikke Raynauds fenomen (lik-fingre). Blod- og vevsprøver (fra muskel-fascie) viser ”eosinofili” i blodprøve. MR undersøkelse kan bekrefte betennelse i muskel-fasciene. Indre organer angripes ikke. Vevsprøve bekrefter diagnosen
- Morfea. Dette er en hudsykdom som gir flekkvis hard hud, ofte fordelt rundt på kroppen. Den kan gi pigmentforandringer, men angriper ikke indre organer og blir fulgt opp hos hudlege. Raynauds fenomen er uvanlig. Generalisert morfea har utbredte hudforandringer.
- Sklerødem (scleredema_Buscke). Sykdommen medfører hard hud på store deler av kroppen. Ikke Raynauds fenomen. Lite forandringer på fingre. Ofte foreligger diabetes (sukkersyke)
Flere differensialdiagnoser til systemisk sklerose beskrevet i eget kapittel
Behandling
Behandlingen består av: 1) Generelle tiltak for å forebygge forverring og komplikasjoner. 2) Behandling av begynnende organkomplikasjoner. 3) Immundempende medikamenter (i noen tilfeller).
Generelle tiltak: Unngå infeksjon og forfrysning, bruk hansker (ev med varmetråder) og lue. Fysioterapi, øvelser for munn og hender, samt aerobisk trening er vist å kunne styrke muskler og bedre daglig funksjon. Fordi sykdommen er sjelden og individuelt forskjellig, vil fysioterapeuter oftest trenge spesielt gode henvisninger fra lege som kjenner sykdommen og den aktuelle pasientens behov (referanse: Liem SIE, 2022).
Immundempende medikamenter
Blant de immundempende legemidlene brukes mykofenolat (CellCept), cyklofosfamid (Sendoxan), rituksimab (MabThera) og tocilizumab (RoActemra). De to sist nevnte kan også ha noe fibrose-hemmende virkning. Nintedanib (Ofev) skal bremse fibrose-utviklingen, men effekten har vært beskjeden og bivirkninger, vanligst diare, begrenser også behandlingen i mange tilfeller (referanse: Volkmann ER, 2023).
–Mykofenolat (CellCept) kan redusere utviklingen av stram hud og redusere tap av lungefunksjon. Legemidlet tåles vanligvis bra, men oppfølging for å utelukke bivirkninger, blant annet redusert antall hvite blodlegemer og infeksjonsrisiko, er nødvendig.
–Cyklofosfamid (Sendoxan). Kan redusere stramhet i huden initialt og bremse tap av lungefunksjon. Bivirkninger, blant annet redusert antall hvite blodlegemer og infeksjonsrisiko, gjør at nøye oppfølging er nødvendig.
–Biologiske legemidler: Rituksimab (MabThera) kan redusere utvikling av stram hud. Økt infeksjonsrisiko er blant bivirkninger. Tocilizumab (RoActemra) kan stabilisere eller redusere tap av lungefunksjon i noen tilfeller.
Kortikosteroider (prednisolon, SoluMedrol) brukes vanligvis ikke mot systemisk sklerose. Effekten er usikker og bivirkninger som omfatter risiko for nyrekrise/akutt nyresvikt er betydelige, særlig ved diffus form og tidlig i sykdomsforløpet. Prednisolon-doser over 10mg/dag ved diffus form bør derfor unngås (referanse: Coole A, 2023).
Antifibrotisk behandling. Nintedanib (Ofev) kan redusere utvikling av lungefibrose. Studier tyder på en viss effekt på lungefunksjonen, men ikke på utvikling av bindevev/fibrose i huden eller livskvaliteten generelt ved systemisk sklerose. Blant bivirkninger er mange /75%) plaget med løs avføring, noe som klart begrenser bruken (referanse: Distler O, 2019).
Huden kan ha nytte av fuktighetskremer og øvelser for å opprettholde elastisitet. Bøye- og strekkeøvelser fingre, smile- og grimase-øvelser for ansikt er aktuelt. Sterk kløe kan lindres med allergimedisin / antihistamin. Teleangiektasier i huden kan enkeltvis behandles med laser av hudlege på kosmetisk indikasjon. Kalsinose kan fjernes kirurgisk, men kommer ofte raskt tilbake og fjerning kan medføre økt infeksjonsrisiko. Mot karpemunn er Restylan brukt kosmetisk i enkelte tilfeller. Immundempende medikamenter som mykofenolat /CellCept kan ha en viss effekt og vurderes individuelt, oftest ved diffus, økende form. Legemidler mot hudforandringer har vist at en liten bedring kan oppnås dersom behandlingen starter tidlig. Til sammenligning forventes forverring uten behandling (referanse: Hennrick AL, 2017). Behandlingsmålet er å stanse forverring. Medikamenter som kan være aktuelle mot tidlig og økende stram hud. er metotreksat, mykofenolat, rituksimab eller cyclofosfamid (Sendoxan). Ved kalk-ansamling (kalsinose) under huden og stram hud finnes ingen effektive medikamenter, men fuktighetskrem kan være nyttig. Sår-krem mot bakterier kan brukes mot infeksjon. Store mengder kalsium kan fjernes kirurgisk, men kommer ofte raskt tilbake.
Raynauds fenomen. Generelle tiltak omfatter tilpasset livsstil. Unngå kulde og nikotin. Varmehjelpemidler etter nærmere tverrfaglig vurdering, oftest av ergoterapeut. Medikamenter: Kalsiumblokker (nifedipin -Adalat® Oros, amlodipin -Norvasc® ) (OBS! lavt blodtrykk som bivirkning). Se også «fingersår» nedenfor:
Fingersår (digitale sår): Varmehjelpemidler, kalsiumblokker, phosphodiesterase 5 hemmer (sildenafil), topisk nitrat (nitroglyserin salve), Ilomedin iv eller Botox injeksjoner, endotelinreseptor-antagonist (bosentan med flere).
Mage-tarm-problemer (gastrointestinale manifestasjoner): Magesyre-oppstøt (refluks) behandles med syrepumpehemmeren esomeprazol (Nexium 20-40 mg/d) eller pantoprazol (Somac). Viktig er også opphøyd hodeleie, unngå inntak av store måltid midt på dagen og måltider sent på kvelden. Sår på magesekk (GAVE), bakteriell overvekst i tarm, inkontinens og redusert næringsopptak behandles i samråd med eller etter anbefaling av gastroenterolog og ernæringsfysiolog. orm” ovenfor). Behandles med laser av spesialist i gastroenterologi
Mage- og tarmsymptomer ved systemisk sklerose er beskrevet på separat side.
Hjerte-manifestasjoner utredes og behandles i samarbeid med hjertespesialist. Ved pulmonal hypertensjon kan fosfodiesterase 5 (PDE5)-hemmer (oftest sildenafil), endotelinreseptor-antagonister (ambrisentan, bosentan) eller prostasyklin reseptor-antagonist (seleksipag) være aktuelle, til dels i kombinasjoner. Ved relatert hjertesvikt brukes bumetanid (Burinex) ofte. Myokardfibrose skylles at bindevev erstatter normalt hjerte-vev (referanse: Espeland T, 2018). Studier viser økt forekomst av myokardfibrose ved systemisk sklerose.
Benmargstransplantasjon (HMAS; høydose kjemoterapi med autolog stamcellestøtte) gjøres i enkelt tilfeller av alvorlig, diffus form.
Lungemanifestasjoner vurderes for behandling med immundempende legemidler. Blant de mest aktuelle er mykofenolat og cyklofosfamid. Også anti-fibrotisk behandling med nintedanib (Ofev) kan vurderes. Ved manglende effekt eller intoleranse skiftes mellom de ovenfor nevnte eller rituksimab eller lungetransplantasjon. Alvorlig, raskt økende lungesykdom kan være medvirkende indikasjon for benmargstransplantasjon (HMAS) ved diffus form. Dersom blodgass er lav (SpO2 < 95%), kan oksygentilskudd ved fysisk aktivitet og under flyreise være aktuelt, noe som vurderes av lungelege.
Muskelbetennelse/myositt /skleromyositt (se ovenfor) kan en lav dose prednisolon (<10mg/dag for å unngå hypertensiv nyrekrise og redusere steroid-bivirkninger) og metotreksat være aktuelt.
Nyrekrise (SRC). ACE-inhibitorer er effektive. Hvis blodsirkulasjonen er stabil, kanen bruke ramipril initialt 5 mg, med økende dose til 10 mg/d. Et alternativ er captopril, initialt 6,25 mg – 12,5 mg, ACE- hemmere kontinueres også under dialyse, selv i små doser. Målet er BT 120/70-80.
Øyne og munn. Øyedråper (”kunstig tårevæske”) og god munnhygiene er viktig. Refusjon av nødvendig tannbehandling kan være aktuelt. Symptomer fra øyne er ikke vanlig ved systemisk sklerose, men forekommer. Tørre øyne er vanligst i form av Sjøgren-lignende symptomer sent i sykdomsforløpet. Enkelte får hevelse rundt øyne (periorbitalt ødem). Sjelden er også betennelser på øyne og netthinne, samt blodpropper (referanse; Tailor R, 2009). Munn- og tannproblemer ved systemisk sklerose er nærmere beskrevet i eget kapittel.
Annen litteratur/anbefalinger
Norsk Revmatologisk forening / legeforeningen har utarbeidet en detaljert veileder for behandling ved systemisk sklerose.
Kosthold ved Systemisk sklerose (sklerodermi), mat, måltider
En spesiell diett mot systemisk sklerose finnes ikke. Likevel kan riktig kosthold ved systemisk sklerose være viktig for mange siden sykdommen i nesten alle tilfeller angriper spiserør og mage-tarmsystemet. Vanligst er syreoppstøt fra magesekken. I tillegg til syredempende medikamenter (Somac/pantoprazol, Nexium/esomeprazol), er kosthold og spisevaner av betydning. Små, hyppige måltider reduserer syreoppstøt. Ikke spis siste 2-3 timer før sengetid. Unngå matvarer som øker syresymptomene (sitrusfrukter, kaffe, løk, hvitløk) eller øker gassmengden i magen (rå bønner, brokkoli, rå løk). Ligg med overkroppen litt høyere.
Ved systemisk sklerose har spiserøret (øsofagus) redusert funksjon hos de fleste. For å unngå at mat setter seg fast, er det viktig å tygge maten godt, unngå store matbiter og drikke til måltidene. Spis langsomt.
Noen personer med systemisk sklerose har også store tarmproblemer som medfører redusert næringsopptak. Typiske symptomer er vekttap, utmattelse og lavt proteinnivå (albumin) i blodet. Ofte mangler også jern, vitaminer og andre sporstoffer. Tilførsel av proteinrike energidrikker og små, men hyppige måltider (hver 2. time ved underernæring, ellers hver 3-4 time), inntak av vitamin og mineraler anbefales. Måltidene kan gjerne bestå av frukt, yoghurt, fet fisk, peanøttsmør, pasta, egg og kylling. Unngå mye sukker. Regelmessig legekontroll med blodprøver for å måle albumin, jern, folsyre, B12, andre vitaminer, salter og sporstoffer anbefales. Mer om energi og næringsstoffer her (Norske Helsedirektoratet). Generelt om kosthold ved revmatisk sykdom i eget kapittel. Tørrhet i munn og svelg kan følge med sykdommen. Råd om munn og tannhelse finnes her (Helsedirektoratet)
Medisinsk prognose og leveutsikter
Sykdomsforløpet er svært individuelt. For den enkelte er det derfor lite nyttig å merke seg gjennomsnitts-verdier eller urovekkende historier (Snømannen av Jo Nesbø). Revmatologen som følger opp den enkelte pasient, vil over tid kunne vurdere prognosen ut ifra individuelle data og sykdomsforløpet. Generelt kan en si at alvorlighetsgraden er avhengig av om indre organer er angrepet, og om behandlingsresponsen er god.
Retningslinjer
- EULAR: Kowal-Bielecka O, 2016 (management)
- EULAR/EUSTAR: Walker KM, 2011 (management)
- Kanada: Pope J, 2012 (Management)
- Norsk Revmatologisk forening / legeforeningen
- Dine rettigheter ved systemisk sklerose (Norsk Revmatiker forbund)
Tips for medisinske undersøkelser, henvisning til spesialist og journal-skriving ved systemisk sklerose
Litteratur
- Volkmann ER, 2023
- Hoffmann-Vold AM, 2012 (forekomst i Norge)
- Gran & Midtvedt, 2008 (Norsk Epidemiologi)
- Adigun R, 2022
- Boin F, 2008 (scleroderma-like disorders)
- Kowal-Bielecka O, 2017 (EULAR recommendations for Treatment)
- Hansi N, 2014 (Mage-tarm manifestasjoner)
- Store Norske Leksikon
- Grans Kompendium i Revmatologi


