Definisjon
Sjekkpunkthemmere (immunologic check-point inhibitors, ICI, kontrollpunkthemmere) brukes i behandling av kreft i økende grad. Nye medikamenter innen denne gruppen kommer til, indikasjonene utvides og flere kreftformer behandles. Pr 2019 ble over 40% av kreft-tilfellene vurdert for slik behandling (referanse: Haslam A, 2019). En ulempe er at revmatiske symptomer som bivirkninger kan oppstå noen uker etter behandlingsstart. Vanligvis kan likevel kreftbehandlingen fortsette, til tross for revmatiske bivirkninger. En bør være klar over at kortison-preparater som prednisolon hemmer eller opphever virkningen av sjekkpunkthemmere.
Sjekkpunkthemmere virker via immunsystemet. Bivirkninger som tyder på reaksjon fra immunsystemet er vanlig, men sjelden alvorlig. Ofte forekommer symptomer fra hud, som utvikling eller forverring av psoriasis, mage-tam-symptomer og hormonell sykdom som stoffskiftesykdom. Men også revmatiske symptomer som ledd– og muskelsmerter, sjeldnere leddbetennelser (artritt), muskelbetennelser (myositt og polymyalgia revmatika-lignende), og andre forekommer. Det vil være Revmatologens oppgave er å kartlegge revmatiske symptomer og bidra til behandlingen i samarbeid mellom kreftlege (onkolog).
Virkningsmekanisme
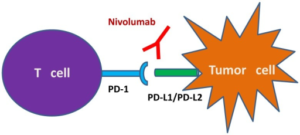
Immunsystemet vårt skal skille normale celler fra kreftceller som skal oppfattes som «fremmede» og uskadeliggjøres før de utvikler sykdom. Kroppens «sjekkpunkt-molekyler» er vanligvis viktig i denne prosessen. Ubehandlet bruker imidlertid kreftceller sjekkpunktene til å beskytte seg mot angrep fra immunsystemet, slik at kreften utvikler seg. Medikamenter i form av sjekkpunkthemmere gjør kreftcellene tilgjengelige for vårt eget immunsystem slik at det kan ødelegge dem (via T-celle aktivering). En ulempe er at immunsystemet da blir mer mottakelig for ved en feil å angripe også eget, frisk vev og dermed utøse autoimmune fenomener og autoimmun sykdom.
Noen sjekkpunkthemmere
CTLA-4 hemmer (CTLA-4 = Cytogenic T-lymphocyte-associated protein 4): Ipilimumab (Yervoy)
PD-1 hemmere (PD-1 = Programmed cell death protein 1): Pembrolizumab (Keytruda), Nivolumab (Opdivo).
PD-L1 hemmere (Ligand-hemmere): Atezolizumab (Tecentriq), Avelumab (Bavenico), Durvalumab (Imfinzi)
Kreft som (i noen tilfeller) kan behandles med sjekkpunkthemmere (ikke komplett liste)
- Hodgkins lymfom
- Lungekreft (Ikke-småcellet)
- Malignt melanom (hudkreft)
- Merkel celle hud kreft
- Nyrekreft
- Urinblærekreft
Revmatiske symptomer av sjekkpunkthemmere
Omtrent 10-20% får immun-relaterte bivirkninger og 5-10% får revmatiske symptomer og / eller sykdom relatert til denne kreftbehandlingen. Ledd– og muskelsmerter er vanligst. Artritt (leddbetennelser) oppstår hos 3-7% (referanse: Calabrese L, 2020). Forekomsten noe høyere ved kombinasjonsbehandling mot kreft gis (anti CTLA4 + anti Pd1). De fleste symptomene (80%) går spontant tilbake i løpet av 1-3 måneder etter kreftbehandlingen starter. Færre enn 10% trenger behandling ut over kortikosteroider (prednisolon) i en begrenset periode. Det er omdiskutert om effekten av sjekkpunkthemmere avtar under kortikosteroid-behandling (referanse: Paderi A, 2021), slik at indikasjonen må vurderes nøye i hvert tilfelle. OBS! Undersøk alltid at symptomene ikke skylles kreftsvulst /metastase.
Revmatologiske, autoimmune bivirkninger av sjekkpunkthemmere
Bivirkninger fører i enkelte tilfeller til sykdomsbilder som minner om systemiske bindevevssykdommer, vaskulitter eller andre autoimmune sykdommer, men er oftest likevel ikke helt typiske (teferanse: *Le Burel EJC 82(2017) 34-44; Abdel-Wahab ;. 2016)
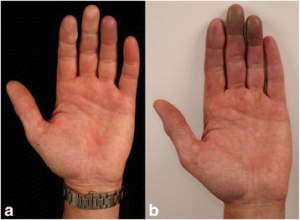
- Leddsmerter (artralgi) (vanlig,13%*)
- Leddbetennelser (artritt) i små og store ledd i armer og ben ligner revmatoid artritt (leddgikt). Forekommer hos mindre enn 1%*. Annen seronegativ artritt (hos mindre enn 1%*).
- Lupus nefritt (nyrebetennelse)
- Muskelsmerter (vanlig)
- Myokarditt (hjertemuskelbetennelse)
- Myositt-lignende sykdom
- Polymyalgia revmatika -lignende muskelsmerter med stivhet og betennelsesreaksjon (oftest høy CRP), forekommer hos mindre enn 1%*
- Psoriasisartritt hos mindre enn 1%*
- Ryggsmerter
- Sarkoidose hos mindre enn 1%*
- Sklerodermi-lignende symptomer (systemisk sklerose og non-systemisk sklerodermi)
- Sjøgrens syndrom-lignende tørrhet i øyne, munn og andre slimhinner
- Temporalis arteritt-lignende (sjelden)
- Vaskulitt hjernen (CNS-vaskulitt), encefalitt
Andre autoimmune bivirkninger
- Hud (vanligst)
- Psoriasis, annet utslett (med eller uten kløe)
- Erythema nodosum (knuterosen)
- Pemfigoid (blemmer)
- Vitiligo (pigmenttap)
- Hormoner/endokrinologisk
- Thyreoiditt (stoffskiftesykdom)
- Hypofysebetennelse
- Fordøyelse (Gastrointestinalt)
- Tykktarmbetennelse (Kolitt)
- Hepatitt (leverbetennelse)
- Lunge
- Pneumonitt (autoimmun lungebetennelse)
- Nerver / Nevrologisk
Tilbakefall av kjent revmatisk sykdom
Dersom det foreligger en autoimmun revmatisk sykdom slik som leddgikt (revmatoid artritt), psoriasisartritt, systemiske bindevevssykdom eller vaskulitt, kan sykdommen blusse opp under kreftbehandling med sjekkpunkthemmere. En antar omtrent en av tre opplever dette.
Undersøkelser
Sykehistorie dekker aktuelle symptomer og forutgående kreftbehandling. Revmatologisk sykehistorie og kliniske undersøkelse av ledd, rygg, blodårer, muskler og muskelstyrke.
Klinisk undersøkes ledd, muskler, hud, slimhinner, thyreoidea, spyttkjertler, arteria temporalis og nervesystem. Ved tørrhet i slimhinner er måling av tåre- og spyttproduksjon (Schirmers test, sialometri) ved tørrhetsplager
Blodprøver som kan være aktuelle: SR (senkningsreaksjon), CRP (c-reaktivt protein), celletellinger (Hemoglobin, leukocytter, trombocytter), lever- og nyrefunksjonsprøver (ALAT, ASAT, g-Gt, LD, Kreatinin, GFR), CK (kreatin kinase), troponin-T ved mistanke om hjertemuskelbetennelse (myokarditt), fritt T4, TSH, prolaktin og andre hormoner ved mistanke om hypofysesvikt, ACPA (anti-CCP), RF (revma-faktor), ANA (antinukleære antistoff), eventuelt med ENA og undergrupper (SSA/Ro, DNA, med flere). Myositt-spesifikke antistoff ved myositt-mistanke, ANCA (anti-cytoplasmatisk antistoff). PR3 og MPO, antistoff mot paraneoplastiske sykdommer kan vurderesHLA-B27 hvis inflammatorisk ryggsmerte.
Urinprøve (erytrocytter, proteiner, eventuelt protein/kreatinin ratio og mikroskopi)
Avføringsprøve (FeCal-test) på calprotektin ved mistanke om tykktarmbetennelse (kolitt)
ultralyd av hjertet (ekkokardiografi) ved mistanke om myokarditt
MR av (lår)muskler og EMG vurderes hvis mistanke om myositt
EKG
Behandling av revmatiske bivirkninger av sjekkpunkthemmere
Første prioritet at kreftsykdommen får optimal behandling
- Bivirkningene er ikke tegn på at kreftbehandlingen ikke virker (muligens har personer med autoimmune bivirkninger best behandlingseffekt)
- Vanligvis er det ikke nødvendig å avslutte kreftbehandlingen med sjekkpunkthemmere
- Ikke alle trenger medikamenter
- Tilpasset fysioterapi kan være nyttig, eventuelt i kombinasjon med medikamenter
- Noen anti-revmatiske legemidler kan være ugunstige
- De kan hemme helbredelsen
- De tåles ikke alltid sammen med kreftmedisinen eller
- De kan ikke brukes på grunn av tidligere behandling, annen sykdom eller organskade
- Revmatiske sykdommer som foreligger før kreftbehandlingen starter kan forverres. Oftest kan likevel kreftbehandlingen fortsette (se medikamenter / tiltak nedenfor)
- Samarbeid mellom kreftlege (onkolog) og revmatolog er viktig
Noen medikamenter som bør vurderes
- Paracetamol og / eller NSAID (ikke-steroide antirevmatiske legemidler) som ibuprofen, naproxen diclofenac og andre mot ledd- og muskelsmerter
- Andre typer smertestillende medikamenter
- Kortison i ledd ved behov (artritt) via revmatolog
- Prednisolon i dose 10-20 mg / dag er ofte effektiv mot disse ledd- og muskelbetennelsene. Høyere dose kan være nødvendig ved vaskulitt (sjelden). Vanligvis tilsiktes 4-6 uker behandling i utgangspunktet. Høy dose Prednisolon (0,5-1mg/kg/dag) dersom alvorlige symptomer. Det er ønskelig med vurdering av revmatolog før prednisolon-behandlingen begynner
- Dersom ikke tilstrekkelig med Prednisolon (lav dose og begrenset behandlingsvarighet)
- Hydroksyklorokin (Plaquenil)
- Metotreksat kan brukes mot revmatoid artritt -lignende sykdom eller psoriasis artritt
- Azathioprin (Imurel)
- Mykofenolat (CellCept)
- Sulfasalazin
- Ved alvorlige symptomer: Biologiske legemidler (utelukk latent tuberkulose, Hepatitt B og C før behandlingsstart)
- TNF-hemmere
- Tocilizumab ved alvorlige symptomer (OBS! ikke ved tarmsymptomer (økt perforasjonsrisiko))
Prognose
De fleste revmatiske bivirkninger er forbigående eller lar seg behandle, slik at kreftbehandlingen kan fortsette. Forløpet av kreftsykdommen påvirkes dermed ikke negativt. Over 90% blir kvitt de revmatiske bivirkningene over tid*.
Litteratur
- (Calabrese L, 2020)
- Brahmer JR, 2018 (ASCO guidelines)
- Abdel-Wahab N, 2016
- Cappelli LC, 2017
- Kostine M, 2017
- Calabrese L, 2018
- Capelli LC, 2017
- Cancerresearch.com (immunterapi)
- Grans Kompendium i Revmatologi

