Definisjon
Dermatomyositt er en sjelden sykdom som tilhører gruppen myositter , som er betennelsessykdommer i musklene. Sykdommen kjennetegnes ved betennelse i både hud og muskler. Det finnes flere typer myositter, men dermatomyositt skiller seg ut ved at den også gir utslett.
- Dermatomyositt hos barn (juvenil dermatomyositt) er omtalt på egen side.
Sykdomsårsaker
I de fleste tilfeller er årsaken til dermatomyositt ukjent. Hos voksne kan sykdommen noen ganger være knyttet til underliggende kreftsykdom. Vi vet at kroppens eget immunsystem feilaktig angriper muskulatur og hud når sykdommen først har oppstått. Dette kalles en autoimmun sykdom. I noen tilfeller kan også indre organer, spesielt lunger og hjerte, bli skadet. Ved kraftig muskelbetennelse kan også nyrene i sjeldne tilfeller svikte.
Forekomst
Adam M. Huber, Frederick W. Miller, Lisa G. Rider – http://dermatology.cdlib.org/1502/reviews/photoessay/1.jpg.
Licensed under CC BY-SA 3.0 via Wikimedia Commons
Myositt-sykdommene er sjeldne med 1-8 tilfeller pr 100.000 innbyggere (prevalens). Dermatomyositt og Polymyositt forekommer omtrent like hyppig (referanse: Dobloug C, 2015). Antall nye som får sykdommen pr år (insidens) er beregnet til 0,5-8 pr million, noe som tilsvarer ca. 25 nye tilfeller i Norge årlig. Dermatomyositt defineres dermed som en sjelden sykdom. Kvinner angripes dobbelt så hyppig som menn. De fleste blir syke i 50 års alder, men også barn (oftest juvenil dermatomyositt) og eldre personer kan angripes.
Symptomer
Hud
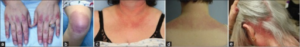
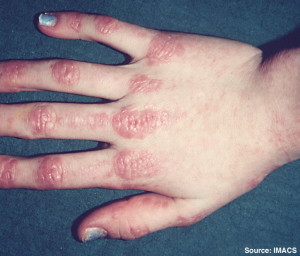
- Gottrons tegn. Rød-lilla misfarging av huden over knokene på fingrene, samt på strekksiden av albuer og knær (Gottrons tegn/papler). Hos personer med mørkere hudfarge kan misfargingen være mørkere eller brunlig.
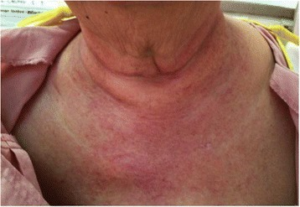
- V-tegn og sjal-tegn: Rødlig utslett på halsen og øvre del av brystet (V-tegn) og i nakke-områder (sjal-tegn) (illustrasjoner: V-tegn og sjal- tegn).
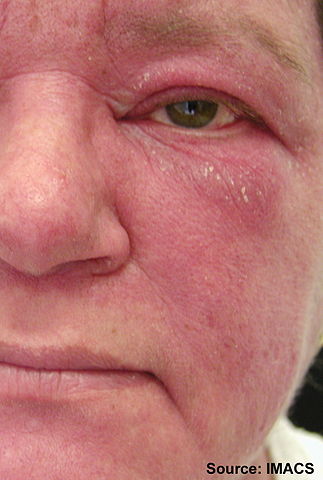
- Heliotropt utslett: Rød-lilla eller mørk misfarging av huden på og rundt øyelokkene (Illustrasjoner heliotropt utslett).
- Mekaniker-hender: Tørr, sprukket og oppfliset hud på hendene. Dette sees ofte ved ”mekaniker-hender”. Disse ses typisk ved antisyntetase syndrom, en variant av dermatomyositt som også rammer lungene. Illustrasjoner: ”mekaniker-hender”.
- Kalsinose: Avleiring av kalk under huden, oftest hos barn med juvenil dermatomyositt. Andre årsaker til kalsinose er beskrevet i eget kapittel.
- Sår og knuter: Sår og knuter på fingrene og i underhudsfettet, ofte kombinert med lungesymptomer, kan skyldes MDA-5-syndromet, en annen variant av dermatomyositt (se nedenfor).
Muskler
Muskelsvakhet utvikler seg gradvis over uker og måneder. Muskelsmerter forekommer hos mindre enn halvparten av pasientene. Svakhet i lårmusklene kan gjøre det vanskelig å reise seg fra en stol eller fra huk. Svakhet i overarmene kan gjøre det vanskelig å løfte armene over hodet. Noen opplever også svakhet i nakkemusklene, slik at det blir tungt å holde hodet oppe.
Lunger
Dermatomyositt kan i noen tilfeller ramme lungene. Noen pasienter opplever tungpust ved fysisk anstrengelse som første symptom, før hud- og muskel symptomene utvikler seg. Enkelte får først lungesymptomer med påfallende tung pust ved fysisk anstrengelse og hud/muskel-symptomer deretter. Ofte foreligger antisyntetase syndrom som diagnostiseres ved lungeforandringer (påvises ved CT-undersøkelser og lungefunksjonsmålinger) og når antistoffene Jo-1, Pl-7, Pl-12 (sjeldnere Ha, Zo, EJ, KS og OJ -antistoff) påvises. I sjeldne tilfeller sees «MDA-5 syndrom» med typiske hudforandringer, knuter i håndflater, leddbetennelse som er beskrevet nærmere nedenfor.
Undersøkelser ved dermatomyositt
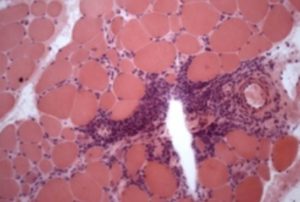
Diagnosen dermatomyositt stilles basert på sykehistorie, klinisk undersøkelse og supplerende undersøkelser.
Sykehistorie: Legen vil spørre om symptomer fra hud, muskler og lunger. Hos voksne vil legen også spørre om eventuelle symptomer på kreftsykdom, da det kan være en sammenheng mellom dermatomyositt og kreft.
Klinisk undersøkelse: Legen vil undersøke huden, spesielt på fingre, ansikt, hals og nakke. Muskelstyrken testes ved å be pasienten reise seg fra en stol eller fra huk, og ved å løfte armene mot tyngdekraften.
Blodprøver: Blodprøver kan vise forhøyet CK (kreatin kinase), , et enzym som lekker ut fra skadede muskler. Også leverenzymer som ASAT og LD kan være forhøyet. Blodprøver brukes også til å undersøke for typiske antistoffer som kan være til stede ved dermatomyositt.
Bildediagnostikk: MR-undersøkelse av muskler (oftest lårmusklene) kan vise tegn til betennelse. CT av lungene kan være aktuelt ved mistanke om lungepåvirkning.
Elektromyografi (EMG): EMG kan påvise muskelbetennelse og brukes for å skille myositt fra nevrogene muskelsykdommer (sykdommer som skyldes skade på nervene).
Muskelbiopsi: Vevsprøve fra en muskel kan vise betennelse som er typisk for dermatomyositt [Betennelse-infiltrat rundt blodkar i muskler (peri-fascikulært) og ikke i selve endomysiet/muskelcellen til forskjell fra polymyositt som har endo-myseal inflammasjon].
Lignende tilstander (differensialdiagnoser)
Det finnes en rekke sykdommer som kan ligne på dermatomyositt, og som må vurderes ved utredningen. Noen av disse er:
- Andre myositter: Polymyositt, inklusjonslegememyositt, immun-mediert nekrotiserende myositt (gir ikke utslett). Skleromyositt (overlapper med systemisk sklerose)
- Nevrologiske sykdommer: Amyotrofisk lateralsklerose (ALS), spinal muskelatrofi, myastenia gravis (gir ikke utslett).
- Stoffskiftesykdommer: Hypothyreose (lavt stoffskifte).
- Medikamentbivirkninger: Statin-indusert myopati, steroid-indusert myopati (gir ikke utslett).
- Infeksjoner: Viral myositt.
- Andre: Fibromyalgi, polymyalgia revmatika, sarkoidose.
En mer utførlig, alfabetisk liste:
- ALS (amyotrofisk lateralskerose): Distal affeksjon, hyper-refleksi, muskel fibrillasjon, spasmer, lett økt CK.
- Amyloid myopati: Forandringer dypere under huden. Proteiner i urinen. Typisk vevsprøve ved farging med Kongorødt.
- Carnitine-palmitoyl-transferase II mangel: Muskelsmerter.
- Diabetisk amyotrofi og diabetisk muskelinfarkt ved diabetes Type 2: Akutt, asymmetrisk start med fokal smerte og svakhet i lår. Ofte vekttap. EMG skiller fra myositt.
- Elektrolytt mangel: hypokalemi, hypokalsemi, hypomagnesemi.
- Eosinofil myositt: Differensialdiagnoser til eosinofil myositt omfatter hypereosinofilt syndrom: IgE, eosinofile leukocytter > 1.5 × 109/L, hudaffeksjon. Multiorganaffeksjon, Smerter og svakhet i proksimal muskulatur, Raynauds, vaskulitt i små blodårer, CK kan være forhøyet.
- Eosinofil fasciitt (CK oftest normal, typiske funn i hud og underhud).
- Fibromyalgi: Svært vanlig blant ellers frisk kvinner. Generelle smerter (kronisk i begge over- og underekstremiteter, nakke eller rygg). «Tenderpoints». Normale prøver.
- Glykogen lagringssykdom type V: McArdles sykdom/ fosforylase mangel: Smerter/kramper etter aktivitet.
- Glykogen lagringssykdom type II, Adult acid maltase mangel (Pompes sykdom: Infantil, meget alvorlig form og adult, «late-onset» form med gjennomsnittsalder på 36 år ved diagnose. Progredierende krafttap, med pustevansker (svake respirasjonsmuskler).
- GVH (graft versus host) myositt etter transplantasjon: Oftest mer enn ett år etter transplantasjon. Funn som ved myositt.
- HIV infeksjon: Kronisk vekt- og krafttap. Klinisk bilde med CK stigning (inflammatorisk myopati) som ved myositt. HIV-test. CD4 T-celler korrelerer dårlig med myopati-symptomer.
- Hypothyreose: Høy TSH, Lav f-T4
- Inklusjonslegememyositt: Lavere kreatin kinase (CK) i blod, svært langsom progresjon, høyere alder, distal affeksjon, ingen antistoff, typisk biopsi
- IMNM (immun-mediert Nekrotiserende Myositt): Kan være relatert til statiner (kolesterolsenkende medikamenter). HMGCR antistoff foreligger hos noen
- Kalsinose (kalkansamlinger under huden og i bløtdelsvev) forekommer ved ulike tilstander
- Katapleksi: Plutselig tap av muskelkraft i flere anfall. Ved narkolepisi har 70% også katapleksi.
- Kennedy sykdom (Spinal and bulbar muscular atrophy, SBMA): Svekket kraft og symmetrisk muskelatrofi i proksimale muskler. Kreatin kinase (CK) er moderat forhøyet. Menn i 40-50 års alder. Redusert androgen sensitivitet med gynekomasti, testes atrofi og redusert libido. Fascikulasjoner i ansiktsmuskulatur. Tale- og svelgevansker. Skilles fra myositt ved klinisk bilde (ansiktsmuskler, gynekomasti, EMG og muskelbiopsi).
- Lambert-Eaton syndrom: Myasteni-lignende paraneoplastisk syndrom. Øyemuskler er ikke angrepet. Antistoff mot voltage-gated calsium kanal (VGCC) og EMG funn.
- Medikamentindusert myopati
- Statiner: Smerter med eller uten forhøyet kreatin kinase (CK) i blod. Medikamentanamnese viktig.
- Andre: Høye kortikosteroid-doser (Prednisolon) over lang tid. Ved steroid myopati er CK normal. Amiodaronhydroklorid (Cordarone) mot hjerterytme forstyrrelser. Plaquenil. Kokain. Alkohol. Kolkisin
- Mitokondrie myopati, encefalomyopati, laktat acidose, slag-ligenende symptomer (MELAS)
- Mitokondriesykdom
- Muskeldystrofi (arvelige, progressive muskelsykdommer). Bør alltid overveies ved kronisk muskelsykdom
- Myastenia gravis: Økt fysisk muskulær trettbarhet. Ofte i ansiktsmuskler, inklusiv øyne. Normal CK. EMG er karakteristisk. Anti-acetylkolin antistoffer.
- Myoklonisk Epilepsi med «Ragged Red Fibers» (MERRF).: “Ragged Red Fibers” er sammeklumpede syke mitokondrier i vevsprøve (biopsi). Lav kroppshøyde, hørselstap, laktat acidose, intoleranse for fysisk trening.
- Parkinsons sykdom: Skjelving (tremor)
- Periodisk paralyse
- Polymyalgia revmatika: Høyere alder, brå start, uttalt morgenstiv, smerter og stivhet, men ikke primært muskelsvak. Høy SR og CRP. Normal CK.
- Post polio syndrom: 15-30 år etter poliomyelitt (35-60 års alder). Muskelsmerter, svakhet, utmattelse
- Rabdomyolyse: CK er svært høy over 10.000 (Obs! nyreskaderisiko). Etter skade, intoksikasjon eller kritisk sykdom.
- Rabdomyolyse og myalgi syndrom assosiert med RY1 mutasjon: Økt risiko for hypertermi. Kan ha moderat forhøyet CK og muskel-manifestasjoner.
- Refsums sykdom: Retinitis pigmentosa. Kronisk polynevropati med pareser. Muskelatrofi distalt. Cerebellære symptomer med ataksi
- Sarkoid myopati: Oftest uten symptomer. Sarkoidose påvises i andre organer. Granulomer i vevsprøve.
- Skleromyositt (sykdom med overlappende symptomer mot systemisk sklerose)
- Spinal muskelatrofi: Hypertrofi av legger (Ørstavik K, 2020)
- Statin-myopati
- Steroid-myopati: Muskelsvakhet ved langvarig kortikosteroider. Normal CK.
- Subaraknoidal-blødning og slag
- Trichionose: Parasitt infeksjon (trikiner) fra inntak av rått, infisert (svine)kjøtt. Sterke muskelsmerter og enzym- (CK) stigninger. Eosinofili. Muskelbiopsi bekrefter diagnosen.
- Viral myositt (sjelden) ved: Influenza A and B, H1N1 virus, hepatitt (også hepatitt E), Coxsackie-virus, Epstein-Barr-virus, Herpes simplex-virus, Parainfluensa, Adeno-virus, Echovirus, Cytomegalo-virus (CMV), meslinger-virus, Varicella-Zoster, Human immunodeficiency virus (HIV), Dengue feber: Rask sykdomsutvikling, kan være begrenset til få muskelgrupper. Effekt av antiviral behandling.
Forhøyet kreatin kinase (CK) og/eller troponin i blodet
Hjerteinfarkt og annen hjertesykdom. CK, CKMB og Troponin T (cTnT) er et hjertemuskel-enzymer, men det er ikke spesifikt for hjertemuskelen (myokard). Troponin T stiger ofte ved skjelettmuskelaffeksjon. Troponin T kan være økt ved hjertemuskelskade (hjerteinfarkt, hjertesvikt, hjerte amyloidose, hjerte sarkoidose), men også ved hjerneslag. Noen har genetiske forhold som medfører høyere verdier uten samtidig sykdom. Troponin I (cTnI) er derimot mer myokard spesifikk (referanse: Welsh PÅ, 2019).
Makro-CK: Makroenzymer er normale enzymer (eller isoenzymer) som binder seg enten til immunglobuliner (IgG) = Type 1 eller lipoproteiner og andre substanser (Type 2) og dermed akkumuleres i serum. De er ikke frie enzymer, men forårsaker falsk forhøyede CK-målinger. Makro-CK ses oftest hos personer over 60 år. Makro-CK kan foreligge med- eller uten assosiert sykdom, inklusiv kronisk leversykdom og malignitet.
Rabdomyolyse er alvorlig muskelskade med CK verdier over 10.000 og risiko for svikt i andre organer, særlig nyrene. Rabdomyolyse er beskrevet i et eget kapittel.
Skade. Fysisk skade, ulykker, kramper, infeksjoner, injeksjoner, metabolsk myopati og fysisk overbelastning kan medføre svært høye CK-verdier i blodet.
Trening. Hvis kreatin kinase (CK) er under 1000, gjentas prøven uten forutgående fysisk aktivitet. Forhøyede CK -nivåer forventes å halveres ca. hver 24-36 timer dersom utløsende årsak er fjernet. Normalisering i løpet av 3-5 dager forventes.
Andre årsaker til høy CK er akutt aortadisseksjon, ARDS (acute respiratory distress syndrome), hypotensjon og sjokk, lungeemboli og nyresvikt. Blant etnisk sorte afrikanere er CK er opp til 70% høyere enn hos hvite (referanse: Brewster CM, 2012).
Behandling
Behandlingen av dermatomyositt tilpasses den enkeltes sykdom og situasjon. Målet med behandlingen er å redusere betennelsen i muskler og hud, og hindre skade på indre organer. Før behandlingen startes er det viktig å være oppklart om sykdommen, hva behandlingsmålet er og om bivirkninger som kan oppstå. Behandlingen av dermatomyositt bør individualiseres og styres av en spesialist med erfaring i revmatiske sykdommer. Medikamentene som brukes kan ha bivirkninger, og det er viktig med regelmessig oppfølging for å monitorere effekt og bivirkninger. Dermatomyositt behandles ganske likt som andre typer myositt (vennligst se behandling på siden om myositt).
Medikamentene som brukes kan deles inn i følgende hovedgrupper:
- Kortikosteroider: Prednisolon: Dette er vanligvis førstevalget ved dermatomyositt. Det er et kraftig betennelsesdempende middel som raskt kan redusere symptomer som muskelsvakhet og hudutslett. Høye doser brukes ofte i starten, og dosen reduseres gradvis når sykdommen kommer under kontroll.
- Immundempende midler (DMARDs)
- Metotreksat: Ofte brukt i kombinasjon med prednisolon for å redusere behovet for kortison og opprettholde sykdomskontroll.
- Azatioprin (Imurel): Kan være et alternativ til metotreksat.
- Mykofenolat (CellCept): Kan brukes ved alvorlig eller behandlingsresistent dermatomyositt.
- Intravenøs immunglobulin (IVIG): Kan brukes i tilfeller der annen behandling ikke har tilstrekkelig effekt, spesielt ved hudsymptomer og muskelsvakhet.
- Biologiske legemidler: Rituximab (f. eks MabThera): Kan være et alternativ ved alvorlig eller behandlingsresistent dermatomyositt.
- Andre:
- Hydroksyklorokin (Plaquenil): Kan brukes mot hudsymptomer.
- Kalsineurinhemmere (takrolimus, ciklosporin): Kan forsøkes ved hudsymptomer som ikke responderer på annen behandling.
- Krem med vitamin D-analoger: Kan brukes mot hudutslett.
Ikke-medikamentell, supplerende behandling:
- Fysioterapi: Tilpasset fysisk trening kan være nyttig for å bedre muskelstyrke og funksjon.
- Solbeskyttelse: Personer med dermatomyositt bør være forsiktige med soling og bruke solkrem med høy faktor.
Prognose
Sykdomsforløpet er klart forskjellig fra person til person og avhengig av hvilken type myositt som foreligger. De fleste responderer bra på behandlingen og får tilbake muskelstyrke i løpet av få uker. Hos andre kan det ta lengre tid. De aller fleste trenger medikamenter i flere år for å hindre tilbakefall av sykdommen. Sykdommens alvorlighetsgrad avgjøres ofte av om indre organer, spesielt lunger (se antisyntetase syndromet), er angrepet og om behandlingen tåles godt.
Tidligere regnet man med at omtrent 1/3 bedre, 1/3 forverres ikke, mens 1/3 blir verre under over tid. Nyere behandling har imidlertid forbedret prognosen. Overlevelse er avhengig av alder, lunge-manifestasjoner eller samtidig kreftsykdom. Fem-års overlevelse er generelt beregnet til ca. 95% og 10-års overlevelse 90 % (referanse: Danieli MG, 2014).
Kreft og Dermatomyositt
Dermatomyositt hos voksne kan være assosiert til kreftsykdom. Det er derfor vanlig å undersøke for dette (CT- thoraks og abdomen, mammografi, avføringsprøver, eventuelt PET/CT og oppfølging). Generelt mer om kreft og revmatisk sykdom i eget kapittel.
Anti MDA5 myositt syndrom/dermatomyositt med anti-MDA-antistoff
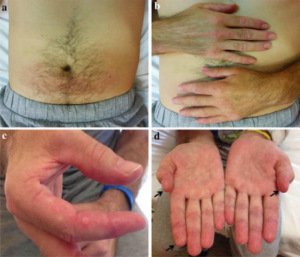
Definisjon. MDA5 myositt syndrom er en form for dermatomyositt, men muskelbetennelsen er lite utpreget («amyopatisk dermatomyositt»). Derimot er lungesymptomene ofte alvorlige. Alle har antistoffet MDA5 selv om ANA oftest er negativ /fraværende.
Symptomer. Raskt økende lungemanifestasjon (og pustevansker), ulcerasjoner (sår) og pannikulitt, fettvevsbetennelse) i hud, hovne hender ofte med sår, knuter i håndflatene- Artritt (leddbetennelse), sSår i munnen, alopeci (håravfall).
Blodprøver; anti-MDA5 antistoff (må ofte spesial rekvireres) Antinukleære antistoff (ANA) og antisyntetase antistoff er ofte fraværende. Kreatin kinase / CK er bare lett forhøyet eller normal. MDA-5 antistoff analyseres blant annet ved OUS, Immunologisk laboratorium.
Diagnosen bygger på typiske lungeforandringerMDA5 antistoff og fFravær av andre forklaringer
Behandling; Kortikosteroider i høye doser kombinert med sykdomsdempende DMARDs for eksempel mykofenolat, takrolimus eller cyklofosfamid.
Prognose: Overlevelse er individuell og avhengig av rask behandling, overlevelse 60-70%.
Referanser: Hall JC, 2013, Hoa S, 2018
Svangerskap
Myositt som begynner under et svangerskap medfører risiko for skade på fosteret. Det er rapportert økt forekomst av spontanaborter, dødfødsler og for tidlige fødsler ved myositt. Pasienter med aktiv myositt er mest utsatt, mens en i en rolig sykdomsfase er et normalt svangerskapsforløp å forvente. Likevel, generelt oppfattes graviditet ved myositt som ”risikosvangerskap”. En bør følges opp av fødeavdeling og revmatolog. I forkant av et svangerskap er det viktig at eventuell medikamentbruk gjennomgås av spesialist. Spesielt må en undersøke om medikamentene kan fortsette i et svangerskap eller må skiftes. Ved muskelsvakhet, kan forberedelse til fødsel ved keisersnitt være aktuelt (referanse: Ito Y, 2021). Vennligst se også info fra NKSR. Les også mer om svangerskap ved revmatiske sykdommer på egen side.
Litteratur
- Cassius C, 2019 (Antistoff ved Dermatomyositt)
- Leatham H, 2018 (kreft ved Dermatomyositt)
- Lundberg IE, 2017: (EULAR Klassifikasjon av myositt)
- Marvi U, 2012 (Kliniske kjennetegn)
- Grans Kompendium i Revmatologi
Stikkord for journalskriving ved myositt
Stikkord for henvisning av myositt til spesialist
Prosedyrer for behandling og utredning: Revmatologisk forening/Legeforeningen
- Barn med dermatomyositt (juvenil dermatomyositt)
- Myositt
- Bindevevssykdommer.no
- Vaskulitt.no
- revmakompendium.no

