Definisjon
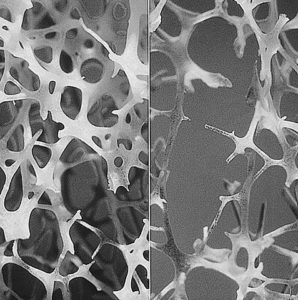
Ved benskjørhet (osteoporose) foreligger lav benmasse og konstruksjonen (arkitekturen) i benvevet er svekket. Dermed er det økt risiko for benbrudd. I skjelettet skjer en kontinuerlig oppbygging og nedbryting av benvev. Lav benmasse oppstår når nedbrytningen overstiger oppbyggingen over tid. Osteoporose er definert ved at en DEXA-måling viser «T-skår» for bentetthet/benmasse på -2,5 eller lavere. Ved «alvorlig osteoporose» skal det foreligge osteoporotiske benbrudd i tillegg. Osteopeni innebærer T-skår mellom -1.0 og -2.5 (mellom normal bentetthet og osteoporose). Blant barn defineres osteoporose ved sammenligning av benmassen med det som er normalt for tilsvarende alder («Z-skår»). Svangerskapsosteoporose er relatert til svangerskap og amming som kan ramme ellers friske kvinner i siste del av svangerskap eller under amme-perioden. Osteoporose medfører redusert livskvalitet, redusert helse, funksjonshemning og økt dødelighet (Mattew A, 2014). Osteoporose skilles fra osteopeni som er et forstadium (se mer nedenfor), og fra osteomalasi som er begrenset til redusert mineralisering (oftest innlagring av kalsium) i skjelettet.
Sykdomsårsaker
Hvite europeiske og nord-amerikanske kvinner har høyest bruddrisiko på grunn av osteoporose. Asiatiske og afro-amerikanske kvinner har lavest risiko. Hoftebrudd hos mor disponerer for osteoporose.
Primær osteoporose kan deles inn i postmenopausal osteoporose (tap av østrogen etter menopausen hyppigste årsak), aldersrelatert osteoporose (forårsaket av ubalanse mellom kalsium og vit D førende til sekundær hyperparathyreoidisme) og idiopatisk osteoporose.
Sekundær osteoporose skyldes flere årsaker: Kortison-indusert (for eksempel med prednisolon) osteoporose) skyldes redusert ubalanse mellom opp- og nedbrytning av skjelettet (osteoblast- og osteoklastaktivitet). En rekke sykdommer er disponerende: Hormon (endokrine)- sykdommer som primær hyperparathyreoidisme, endogent cushing syndrom og høyt stoffskifte/thyreotoksikose, revmatiske sykdommer (leddgikt/RA, Bekhterevs (ankyloserende spondylitt), tarmsykdommer (redusertabsorpsjon) ved cøliaki og Crohns, nyresvikt, kronisk leversykdom, alkoholisme, kronisk lungesykdom og kreft (for eks. myelomatose).
Ved revmatiske sykdommer er det særlig kortison-behandling med prednisolon som kan føre til osteoporose. Særlig eldre kvinner (østrogenmangel) har økt risiko.
Svangerskaps-osteoporose skyldes en kombinasjon av flere faktorer. I løpet av svangerskapet krever oppbygging av fosterets skjelett at store mengder kalsium (kalk) overføres fra den gravides skjelett. Melkeproduksjon ved amming tapper kvinnen for kalsium i tillegg til at østrogen er lavt. Det er beregnet at kvinner har 4-6% tap av benmasse de første 6 måneder ved amming (referanse: Hopkinson JM, 2000). Det er likevel uklart hvorfor enkelte kvinner utvikler alvorlig osteoporose relatert til svangerskap, men noen er disponerende: Genetisk (arvelig) disposisjon, mangel på kalk og D-vitamin, bruk av Heparin (blodfortynnende) og lav kroppsvekt.
Risikofaktorer
- Alder. En 80 år gammel kvinne har cirka 25 ganger større risiko for hoftebrudd enn en som er 55 år.
- Hyperparathyreoidose (høyt kalsium og høyt PTH (parathormon) i blodet
- Kjønn. Kvinner har nesten dobbelt risiko for hoftebrudd sammenlignet med menn.
- Kolesterol-senkende medikamenter (statiner) kan øke risikoen for osteoporose, men det er bare vist for høye doser. Det er uklart om årsaken er medikamentet eller at lavere kolesterol er assosiert med økt risiko for osteoporose (referanse: Leutner M, 2019)
- Kortisonbruk (prednisolon) over lang tid er en betydelig risikofaktor, særlig for personer med revmatisk sykdom.
- Kosthold med lavt inntak av kalk og D-vitaminer
- Lav kroppsvekt
- Lite fysisk aktivitet
- Lite sol-eksponering (lite D-vitamin)
- Protonpumpehemmere (langvarig bruk mot magesyre-relaterte symptomer). Opptak av næringsstoffer som kalsium og magnesium reduseres (Raknes G, 2020)
- Stoffskiftesykdom (hyperthyreose)
- Svangerskap og amming (Svangerskaps-osteoporose)
- Redusert opptak fra tarm (for eksempel ved tarmsykdommer)
- Røking og høyt alkoholforbruk
Risiko for brudd-kalkulator (FRAX)
Symptomer
Osteoporose gir ingen symptomer før et brudd oppstår.
Osteoporose-brudd er oftest smertefulle og kan oppstå nesten spontant. Brudd i ryggvirvler (kompresjons-brudd), brudd i håndledd, lårhals, ribben og i andre deler av skjelettet, selv ved liten belastning eller skade er typisk. Smertene blir verre av nesten all form for bevegelse. Symptomene varer fra 4-6 uker til flere måneder. Etter hver blir en smertefri, men røntgenforandringene er varige. Som følge av sammenfall i ryggen (kompresjonsfrakturer) blir ryggen ofte krum og kroppshøyden avtar. Det er uvanlig at nerverøtter og ryggmargen kommer i klem av osteoporotiske brudd.
Undersøkelser og diagnose
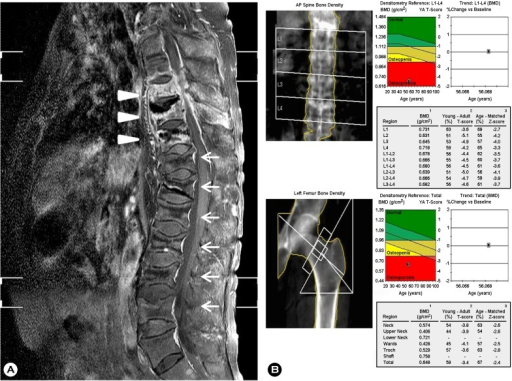
Osteoporose blir vanligvis påvist ved bentetthet/benmasse-måling. Målingen benytter en liten dose røntgenstråler, såkalt dual energy X-ray absorptiometri (DEXA-måling). Resultatet gir gode holdepunkter for fremtidig brudd-risiko. Mange revmatologiske avdelinger og røntgeninstitutter har slike maskiner og mottar henvisning fra allmennleger/fastleger.
Tolkning av måleverdier ved DEXA
- T-skår -1,0 eller høyere tilsier normal bentetthet
- Osteopeni er forstadium til osteoporose derT-skår mellom -1,0 og -2,5
- Osteoporose defineres ved T-skår -2,5 eller mindre
- Z-skår oppgis også ofte og viser bentettheten i prosent (%) sammenlignet med resultater fra friske i samme aldergruppe og kjønn.
- Selv om benmassen vanligvis korrelerer godt med risiko for brudd, viser ikke måleverdiene hvorledes arkitekturen i bensubstansen er. En svak benbygning kan forekomme selv om bentetthet/benmasse er bra.
- Noen DEXA maskiner kan i tillegg ta sidebilder av ryggraden for å påvise kompresjonsbrudd med sammenfall av virvler.
- Kontrollmåling av bentetthet gjøres ofte etter ca. 2 år for å se om det er forbedring etter behandling eller utvikling til det verre og da indikasjon for supplerende behandling.
Beinmarkører for dannelse av nytt benvev
Beinmarkører måler dannelse av nytt benvev (P1NP) eller nedbrytning (CTX-1). Begge er vanligvis forhøyet ved høy benomsetning slik som ved osteoporose, barn i vekst, aktiv revmatisk betennelse, etter større bruddskader, menopause, hyperparathyreoidisme, redusert nyrefunksjon og Pagets sykdom (sjelden tilstand). Beinmarkører er spesielt aktuelle dersom behandlingen ikke virker som forventet, eller en ønsker å følge opp effekten av bisfosfonater (antiresorptiv behandling). Det beste er da om beinmarkøren P1NP (se nedenfor) er målt før behandlingsstart og etter 3-6 måneder. Benmarkører egner seg ikke for screening eller diagnose av osteoporose. Vær oppmerksom på at behandling med kortikosteroider (prednisolon) kan gi falskt lave verdier (Borgen TT, 2021).
- N-terminal Propeptide of Collagen Type I (PINP) regnes for beste markør. Referanseverdier: Postmenopausal kvinne 16-96 mcg/L, Premenopausal kvinne 19-83 mcg/L, Voksen mann 22-87 mcg/L.
- PINP bør måles før behandlingsstart og etter 6 måneder. En økning på 21% eller mer tyder på behandlingseffekt. P1NP konsentrasjonen forventes å falle 50% i løpet av 3-6 måneder etter behandlingsstart med bisfosfonater, østrogener, SERM og RANKL-hemmere og bør ligge i nedre del av referanseområdet under behandlingsperioden. Etter oppstart av anabole medikamenter forventes at P1NP etter 6 måneder er i øvre referanseområdet, det vil si >60,9 mcg/L.
- Riktig lengde på behandlingspause med bisfosfonater kan estimerer ved P1NP. En økning på over 30% eller til eller verdier > 35 mcg/L indikerer økende benomsetning med ny osteoporoseutvikling som kan være indikasjon for re-start av bisfosfonat.
- PINP egner seg ikke for screening eller diagnose av osteoporose
- Ved alvorlig leversykdom kan testen ikke brukes (metabolisering av PINP gjennom lever)
- CTX-1 (karboksyterminalt telopeptid fra type 1-kollagen) er en markør for osteoklastaktivitet (nedbrytning av bensubstans), men er lite stabil og vanskeligere å tolke fordi den har døgnvariasjoner (prøvetakning om morgenen) og påvirkes av matinntak (fastende prøve).
Andre blodprøver som kan tas i utredning av osteoporose
- Senkningsreaksjon (SR), CRP, hemoglobin (Hgb), hvite blodlegemer (leukocytter), blodplater (trombocytter), kalsium, albumin, kreatinin, ALAT, alkalisk fosfatase (ALP), TSH, 25(OH)vitamin D, fosfat, parathormon (PTH) og elektroforese. Testosteron hos menn.
- Ved osteomalasi (svak bensubstans) foreligger forhøyet alkalisk fosfatase (nesten alle), lavt kalsium i blod og urin (>90%). Lav 25(OH) vit D (<15 ng/mL) hos nesten alle.
Behandling
Forebyggende tiltak bør gjennomføres blant personer med betydelige risikofaktorer. Terskelen for å gjøre måling av bentetthet bør også være lav. Samtidig med langvarig bruk av prednisolon eller andre kortison-preparater bør Kalsium og D-vitamin bli tilført (for eksempel Calcigran Forte tyggetabletter 1000 mg/dag eller Kalcipos som kan svelges). Ved påfallende lav benmasse suppleres ofte med alendronat eller et annet bisfosfonat i en periode. Først reduseres risikofaktorer så langt som mulig:
- Redusere eventuell kortisondose (prednisolon)
- Tilpasset fysisk aktivitet
- Sol-eksponering (øker D-vitamin)
- Kalsium og D-vitamin (for eksempel Calcigran Forte 1000mg/dag)
Legemidler som reduserer nedbrytning av benmasse (anti-resorptive medikamenter). Alle anbefales å lese seg opp på bruken av disse legemidlene. Pasientinformasjon er laget av Norsk Revmatologisk Forening/Legeforeningen.
Bisfosfonater, for eksempel Alendronat tabletter skal tas fastende med vann, slik som beskrevet i pakningsvedlegget. Ellers har behandlingen ingen virkning. Her en vært uheldig å allerede hatt ett osteoporose-brudd, vil riktig bruk redusere risiko for nye brudd med 40-70%. Bisfosfonat kan alternativt gis intravenøst for eksempel med zoledronat (Alclasta) 5 mg i.v. en gang årlig. En ulempe er at enkelte får feberreaksjon etter infusjonen. Anfall av kondrokalsinose forekommer etter intravenøs behandling. For lavt kalsium i blodet forekommer og bør kontrolleres før behandlingen. Smerter i ledd og muskler er også mulig bivirkning. Hvis bisfosfonater har blitt bruk lenger enn 5 år, må indikasjonen vurderes nøye igjen. Skade på benvev i kjever og medikamentrelaterte benbrudd er svært sjeldne bivirkninger, oftest ved store medikamentdoser. Ofte holder benmassen seg over flere år etter avsluttet behandling, i motsatt fall skiftes til annen type behandling (vennligst se nedenfor). Dersom osteoporosebrudd oppstår under alendonat-behandling er benmasse-byggende (anabole), PTH- analoge legemidler aktuelle.
Denosumab (Prolia) (RANKL-hemmer) 60 mg subkutant hver 6. måned ved manglende effekt av og/eller uakseptable bivirkninger av peroralt bisfosfonat eller nyresvikt (eGFR < 30 ml/min). Kontinuerlig bruk, men nytte-risiko vurderes spesielt ved 5 år eller mer. Kalsium i blod kan bli lavt og bør kontrolleres.
SERM (Østrogen reseptor regulerende stoffer), Evista (raloxifen) tabletter. Brukes til kvinner 45-60 års alder.
Romosozumab (Evenity) injeksjoner månedlig i ett år til postmenopausale kvinner med alvorlig osteoporose. Aktuelt ved ved alvorlige tilfeller med T-score < -4,0, mange brudd (3 eller flere ryggbrudd på diagnosetidspunkt), svære ryggbrudd (SQ3 brudd > 40% kompresjon), eller ved nytt brudd under pågående bisfosfonat-behandling.
Teriparatide (Forsteo) (PTH-analog) 20 µg subkutant x 1 daglig i 2 år er førstevalgspreparat ved alvorlige tilfeller med T-score ≤ -3,5, mange brudd (3 eller flere ryggbrudd på diagnosetidspunkt), svære ryggbrudd (SQ3 brudd > 40% kompresjon), eller ved nytt brudd under pågående bisfosfonat behandling. For høyt kalsium i blod og utvikling av nyrestein kan forekomme under behandlingen. Behandlingen skal ikke gis ved kreft der det kan foreligge metastaser til skjelettet.
Testosteron kan brukes ved osteoporose blant menn der det foreligger hormonmangel. Nebido 1000 mg i.m. injeksjon hver 3. måned eller testosteron gel percutant daglig.
Østrogen (hormonplaster) er aktuelt til kvinner etter menopause.
Lignende sykdommer/ differensial-diagnoser
- Homocystinuri
- Maligne sykdommer i skjelettet: primære tumorer og metastaser.
- Mastocytose
- Metotreksat-osteopati. Stressfraktur-lignede non-traumatiske skader, oftest i underekstremiteter. Distale tibia angripes os >50%, calcaneus 35% og proksimale tibia 28%. Tilstanden er svært sjelden, men gjenkjennes ved typiske MR-funn med båndformede defekter som ved vekstsone-forandringer (Ruffer N, 2022).
- Multippelt myelom / myelomatose
- Osteomalasi (blant voksne) og Rakitt (hos barn). Manglende kalsium og annen mineralisering av skjelettet. Årsaker er oftest mangel på Vitamin D (for lavt inntak), kalsium og / eller fosfat. Medfører «myke knokler». Kan overlappe med osteoporose, men benmassen trenger ikke være redusert. Utredning: Måling av 25(OH)vitamin D, kalsium, fosfat, parathormon (PTH), alkalisk fosfatase og kreatinin (nyrefunksjon).
- Osteopeni. Lav benmasse (T-skår mellom -1,0 og -2,5).
- Osteitis fibrosis cystica. Tap av benmasse og skjelettstrukturen endres. Forårsaket av hyperparathyreose. I blodprøver er parathormon, oftest også kalsium og alkalisk fosfatase forhøyet.
- Osteopetrose. For høy bentetthet. Sjelden, arvelig sykdom. I blodprøve er alkalisk fosfatase forhøyet.
- Pagets sykdom (Osteitis deformans). Voksne (over 55 års alder), oftest menn. skjelettsmerter. Gradvis ombygging og fortykkelse i skjelettet, mest i bekken, lår, ryggvirvler og hodeskallen. Alkalisk fosfatase i blod er ofte forhøyet.
- Sigdcelleanemi
Retningslinjer
Litteratur
- Porter JL, 2022
- Kanis JA, 2012 (Diagnose og management)
- Norsk veileder (endokrinologi)
- Grans Kompendium i Revmatologi

