
Definisjon
Revmatoid artritt (RA) kalles også «leddgikt» og er den vanligste betennelsesaktige (inflammatoriske) leddsykdommen hos voksne. Sykdommen kan skade både ledd og andre organer, men med riktig behandling er sykdomsforløpet blitt mye mildere i dag. Det er viktig å ikke forveksle leddgikt med andre tilstander som artrose («slitasjegikt»), psoriasisgikt, urinsyregikt og revmatiske smertetilstander som fibromyalgi. Diagnosen revmatoid artritt stilles basert på symptomer, typiske leddhevelser (artritt), blodprøver og bildediagnostikk som ultralyd og/eller MR-undersøkelser.
Forekomst og sykdomsårsaker
Omtrent en av 0,5%-1.0% av befolkningen har RA (prevalens) (referanse; Kvien TK, 2004). Nyere danske data viser en økende forekomst (prevalens) mellom år 2000 og 2018. Risikoen for å utvikle revmatoid artritt i løpet av livet er 2,3-3,4% for kvinner og 1,1-1,5% for menn (Soussi BG, 2022).
Faktorer som kan påvirke risikoen for å utvikle revmatoid artritt:
- Alder og kjønn: Sykdommen kan starte i alle aldre, men gjennomsnittsalderen er rundt 50 år for kvinner og noe lavere for menn. RA er tre ganger vanligere hos kvinner enn hos menn.
- Hormoner: Sykdommen starter litt oftere i ukene etter en fødsel. Redusert hormonproduksjon, hormonbehandling og antiøstrogenbehandling (ved brystkreft) kan øke risikoen. Bruk av p-piller øker ikke risikoen (referanse: Karlson EW, 2008).
- Arv/genetikk: Revmatoid artritt har en arvelig komponent, men de fleste har ikke revmatoid artritt i nær familie; Omtrent 10 % av førstegrads-slektninger (foreldre, søsken, barn) har også RA. Konkordansen hos monozygote tvillinger er 15-30%, mens den er 5% blant søsken og dizygote tvillinger (referanse: Chauhan K, 2022).
- Klima: Endringer i temperatur, luftfuktighet og lufttrykk kan påvirke symptomene hos noen. Studier har vist økt smerte ved høy luftfuktighet og at personer med leddgikt har bedre effekt av rehabilitering i varmt klima. Studiene viser små utslag, men utelukker ikke at enkelte påvirkes mer av klima et enn andre (referanser: Smedslund G, 2011, Patberg WR, 2004).
- Kosthold: Kosthold har ikke vist seg å utløse revmatoid artritt, men noen opplever at kostholdet kan påvirke symptomene.
- Røyking: Røyking øker risikoen (relativ risiko (RR) 1,4-2,2) for å utvikle revmatoid artritt. (referanse: Costenbader KH, 2006).
I barnealder forekommer ulike former av barneleddgikt (juvenil artritt) som skiller seg fra revmatoid artritt hos voksne. Antakelig er sykdomsårsakene også annerledes.
Symptomer
Revmatoid artritt starter ofte med at flere ledd blir stive og ømmeuten noen kjent årsak. Leddene kan være varme og hovne (artritt).
Typiske symptomer
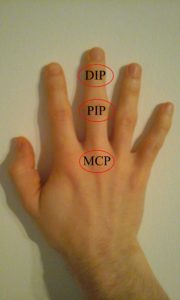
- Vedvarende hevelser i håndledd, fingerledd (grunnleddene/knoker) og fremre del av føttene (følelse av å ”gå på puter”). Fingrenes ytterste ledd (nærmest neglene) angripes ikke, utenom i tommelen.
- Hevelser i knær, ankler, albuer, skuldre, kjeveledd og nakke
- Symmetrisk leddaffeksjon (samme ledd på begge sider av kroppen rammes, men ikke nødvendigvis samtidig)
- «Influensa-følelse» i kroppen med utmattelse
- Revma-knuter (harde knuter under huden) hos ca. 7% av pasientene
- Stive, ømme muskler, spesielt hos eldre personer
- Depresjon kan oppstå samtidig med leddsykdommen. Undersøkelser viser at omtrent 15% med revmatoid artritt også har depresjon. Tidlig oppmerksomhet omkring problemet og innsetting av aktuelle tiltak er viktig (referanse: Engelbrecht M, 2019).
- Nervepåvirkning, ofte i form av carpaI tunnel syndrom / canalis carpi syndrom/ nervus medianus kompresjon (nummenhet og smerter i fingre 1-4)
- Pusteavhengige smerter, irritasjonshoste eller tung pust ved anstrengelse kan tyde på lungesykdom. Lungene rammes hos omtrent 4 – 10%, vanligvis etter flere års sykdomsforløp (Referanse Kelly C, 2014). Alvorlig sykdomsforløp med forhøyet CCP test (vennligst se ovenfor). Røking, mannlig kjønn og høy alder. En sjelden gang kan enkelte legemidler utløse lungesykdom (Metotreksat, leflunomid (Arava).
- Øyeproblemer som røde, betente øyne, dobbeltsyn eller tørre øyne (referanse: Vignesh APP, 2015).
- Betennelse i hjerteposen (perikarditt) kan gi brystsmerter, spesielt når en ligger flatt (referanse: Carmona L, 2003).
- Blodårebetennelse (revmatoid vaskulitt) kan oppstå ved langvarig og alvorlig sykdom. oftest hos RF/anti-CCP positive pasienter. Små blødninger langs neglene er oftest uten behandlingsmessig betydning i seg selv. Vaskulitt i større kar kan medføre dødt vev (nekroser) i større områder, ofte fingre eller tår, noe som er alvorlige. Vaskulitt oppstår ved høy sykdomsaktivitet.
Ved symptomer som varer i mer enn to uker, bør du kontakte fastlegen din for henvisning til en revmatolog. Tidlig diagnose og behandling er viktig for å bremse sykdomsutviklingen og forebygge komplikasjoner.
Undersøkelser
Legen vil først og fremst ta en grundig sykehistorie, der de spør om:
- Aktuelle symptomer: Smerter, hevelse, stivhet og nedsatt bevegelighet i leddene, samt eventuelle andre symptomer som tretthet, feber eller hudforandringer.
- Arvelig disposisjon: Om det er revmatoid artritt eller andre revmatiske sykdommer i familien din.
Deretter vil legen gjøre en klinisk undersøkelse for å kartlegge leddene i armer, nakke, kjeveledd og ben. De vil også undersøke hud, lymfeknuter, nerver, øyne og indre organer som lunger, hjerte og milt.
Blodprøver er viktige for å bekrefte diagnosen og vurdere sykdomsaktiviteten.
- Betennelsesmarkører: Nesten alle med aktiv revmatoid artritt har forhøyede verdier av CRP (C-reaktivt protein) og senkningsreaksjon (SR).
- Blodceller: Mange har også økt antall blodplater (trombocytter) og litt lavt hemoglobin (blodprosent). Ved Feltys syndrom eller LGL-syndrom , som kan ligne på revmatoid artritt, kan man se lavt antall hvite blodlegemer og forstørret milt (Litteratur: Cojocaru M, 2010; Turesson C, 2013).
- Spesifikke antistoffer: De fleste med revmatoid artritt har anti-CCP (ACPA) og/eller revmatoid faktor (RF) i blodet. Disse antistoffene kan være til stede allerede før sykdommen bryter ut.
- Andre prøver: Legen vil vanligvis også ta prøver for å undersøke lever-, nyre- og stoffskiftefunksjon, samt urinsyre. Urinprøve tas for å utelukke tegn til nyresykdom
Bildediagnostikk
- Ultralyd: Det er vanlig å undersøke betente ledd med ultralyd.
- MR: MR kan brukes i tvilstilfeller eller for å vurdere nakke, kjeveledd eller andre spesifikke områder.
- Røntgen: Røntgenbilder har mindre betydning i tidlig fase av sykdommen, da forandringene ofte oppstår senere i forløpet.
- CT av lunger: Kan brukes til å vurdere eventuelle forandringer i lungevevet og betennelse i lungehinnen (pleuritt). Spesielt er eldre pasienter utsatt (median alder 64 år), menn og personer med mest alvorlig leddgikt (referanse: Bongartz T, 2010; Kelly CA, 2014).
Diagnosen
Diagnosen revmatoid artritt må stilles av en lege, helst en spesialist i revmatologi. Allmennlege/fastlegen vil vurdere symptomene dine, ta nødvendige blodprøver og henvise deg til en revmatologisk avdeling eller en privatpraktiserende revmatolog. Diagnosen baseres på sykehistorie, symptomer og undersøkelsesresultater.
Leddgiktdiagnosen sannsynlig når følgende fire punkter foreligger:
- Leddbetennelse (artritt) i tre eller flere ledd ved undersøkelse
- Utslag i (positiv) anti-CCP i blodprøve
- Forhøyet CRP i blodprøve
- Ingen funn som tyder på psoriasisartritt, virusartritt, krystallartitt (urinsyregikt, kondrokalsinose) eller systemisk lupus (SLE) (se også differensialdiagnoser i eget avsnitt nedenfor)
I forskning blir også definerte kriterier brukt, slik som ACR/EULAR 2010 kriterier (referanse: Aleta Ann Rheum Dis 2010 69 1580-8):
Forutsetning for bruk av kriteriene er minst ett sikkert artritt-ledd som ikke kan forklares ut i fra annen sykdom. Sum-score på minst 6/10 er nødvendig for klassifisering av RA
| A. Ledd-affeksjon | Score |
| -Ett stort ledd (skulder, albue, hofte, kne, ankel) | 0 |
| -2-10 store ledd | 1 |
| -1-3 små ledd (med eller uten affeksjon også av store ledd) | 2 |
| -4-10 små ledd (med eller uten affeksjon også av store ledd) | 3 |
| -mer enn 10 ledd (minst ett lite ledd) | 5 |
| B. Serologi (minst ett test-resultat: med lavt menes: ≤ 3 x øvre ref. område. Høyt > 3x referanseområdets øvre grense-Negativ RF og negativ ACPA/anti-CCP | 0 |
| -Lav-positiv RF eller lav ACPA/CCP | 2 |
| -Høy-positiv RF eller ACPA/CCP | 3 |
| C. Akutt-fase reaktanter (minst en positiv test) | |
| -Normal CRP og SR | 0 |
| Unormal CRP eller SR | 1 |
| D. Varighet av symptomer | |
| -mindre enn 6 uker | 0 |
| -Mer enn 6 uker | 1 |
Kalkulator for beregning kan brukes via internett (MDcalc)
Tidlig diagnose og behandling er avgjørende for å bremse sykdomsutviklingen og forebygge komplikasjoner ved revmatoid artritt. Ikke nøl med å kontakte legen din hvis du har symptomer som vedvarende leddsmerter, hevelse eller stivhet.
Når diagnosen er stillet, vil revmatologen for senere sammenligning registrere:
- Antall ledd som er smertefulle og ømme.
- Hvilke ledd (og antall) som er hovne.
- Ofte bes pasienten (og legen) å vurdere sykdomsaktiviteten (subjektivt) på en skala fra 0-10
Lignende sykdommer / differensialdiagnoser
- Artrose. Normale blodprøver, ofte også i fingrenes ytterledd.
- Borrelia artritt etter flåttbitt. Ofte kne-ledd, ikke symmetrisk affeksjon, CCP antistoff. Borrelia-tester slår ut
- Fibromyalgi. Utbredte smerter over lang tid, ikke tydelige hevelser, normale blodprøver.
- Hemokromatose. Færre angrepne ledd, høy hemoglobin (blodprosent) og veldig høyt jernlager (ferritin)
- Lupus (Systemisk lupus erythematosus, SLE). Ikke a-CCP, men ANA er tydelig forhøyet i blodprøver, utslett
- MCTD (mixed connective tissue disease). Ikke CCP antistoff, men ANA og RNP-antistoff i blodprøver.
- Multisentrisk Retikulohistiocytose. Sjelden sykdom med knuter under huden (histiocytter/makrofager). Artritt i PIP- og DIP-ledd kan ligne revmatoid artritt
- Nevropati. Sykdom i nervesystemet, nummenhet, smerter eller redusert følelse, oftest i føtter. Normale Blodprøver (sjekk B12-vitaminer i blodprøve). Kan forekomme ved andre revmatisk sykdommer, særlig vaskulitt.
- Pachydermodactyly. Sjelden. Fibromatose med hovne ledd, typisk mellom-ledd (PIP) i fingre.
- Polymyalgia revmatika. Høyere alder, de fleste er i 70-årene. Brå start, sjelden leddhevelser. Ikke CCP antistoff i blodprøver.
- Psoriasisartritt. Psoriasis i huden, Ikke CCP antistoff i blod.
- Sarkoidose (med hovne ledd). Typiske lungeforandringer, ikke a-CCP i blodet.
- Septisk artritt. Alvorlig infeksjon, oftest bakterier. Feber. Mycobacterium marinum-infeksjon er en sjelden variant med granulomatøse hud-symptomer, artritt, feber.
- Stoffskiftesykdom, lavt (hypotyreose). Normale blodprøver utenom stoffskifteprøver (f-T4 er lav, TSH er høy)
- Urinsyregikt. Akutte anfall eller kronisk variant. Ikke CCP antistoff i blodet, men høye urinsyre-nivåer. Urinsyrekrystaller i leddvæske.
- Virusinfeksjoner. Parvo-virus (referanse: Moor TL, 2000). HIV (Referanse: Cunha BM, 2015). Alfa-virus inklusiv Chikungunya: reise-anamnese: Triade: feber, artritt, utslett. Rubella (røde hunder) blant ikke-vaksinerte.
- Whipples sykdom: seronegativ varierende artritt som forutgår generelle symptomer på Whipples.
Behandling
Generelle tiltak
Før behandlingen starter er det viktig at du får god informasjon om sykdommen, hva målet med behandlingen er, og hvilke bivirkninger som kan oppstå. Legen vil vanligvis ta blodprøver for å utelukke tegn til lever-, nyre- eller blodsykdom, samt infeksjoner som kan påvirke valg av leddgiktsbehandlingen. Det kan også være aktuelt med en røntgenundersøkelse for å vurdere lungene. I tillegg vil legen vurdere om du trenger vaksiner mot influensa og pneumokokker (lungebetennelse).
Behandlingsmål
Målet med behandlingen er å stoppe sykdommen helt, det vil si å oppnå remisjon. Dessverre finnes det ingen behandling som kurerer leddgikt fullstendig, men dagens behandlinger kan gjøre sykdommen mye mildere og redusere risikoen for leddskader betydelig. Studier har vist at behovet for hofte- og kneproteser var mye høyere før man begynte å bruke moderne sykdomsdempende behandlinger (referanse Cordtz RL, 2018).
I tillegg til medisiner er det viktig med:
- Tilstrekkelig fysisk aktivitet
- Et sunt kosthold
- Røykeslutt
- Sørg for god tannhelse: Dårlig tannhelse kan føre til infeksjoner som kan spre seg når du bruker immundempende medisiner.
- Unngå overvekt: Overvekt kan øke betennelsen og redusere effekten av biologiske legemidler.
- Sørg for å være vaksinert. Årlig influensavaksine. Pneumokokk-vaksine mot lungebetennelse. Vurdere herpes zoster-vaksine (mot helvetesild). Andre anbefalte vaksiner (Det norske Folkehelseinstituttet)
Tverrfaglig samarbeid
Behandling av revmatoid artritt krever ofte et samarbeid mellom flere faggrupper (referanse: Smolen JS, 2020):
- Fysioterapeuter: Kan undersøke ledd, muskelkraft og fysisk funksjon, og lage en plan for individuell trening og øvelser.
- Ergoterapeuter: Kan hjelpe deg med å finne hjelpemidler som gjør hverdagen enklere når ledd og muskler svikter.
- Sosionomer: Kan informere om rettigheter og økonomiske støtteordninger.
- Sykepleiere: Kan gi informasjon, følge opp etter behandling og koordinere samarbeidet mellom de ulike faggruppene.
- Revmatologer: Er spesialister på revmatiske sykdommer og har ansvar for å starte og følge opp den spesifikke, sykdomsdempende medisineringen.
Medikamentell behandling
Behandlingen din vil bli individuelt tilpasset av revmatologen din, basert på sykdommens alvorlighetsgrad, dine symptomer og eventuelle andre helseproblemer du måtte ha.
- Smertestillende: Paracetamol (Paracet, Pinex, Pamol med flere) er førstevalget, da det har lav risiko for alvorlige bivirkninger.
- Betennelsesdempende (NSAIDs): Kan være et alternativ til paracetamol, men har generelt høyere risiko for bivirkninger.
- Vanedannende smertestillende (Pinex forte, Paralgin forte, Tramadol, Nobligan, Oxyconitin, Oxynorm med flere): Unngås vanligvis på grunn av risiko for avhengighet og andre bivirkninger ved langvarig bruk.
- Kortisoninjeksjoner: Kan gis i hovne ledd for rask smertelindring, men effekten er midlertidig.
- Kortisontabletter (Prednisolon): Kan brukes i en kort periode i starten av behandlingen for å dempe betennelsen raskt, ofte i kombinasjon med metotreksat. Ganske lave doser brukes (5 – 15 mg/dag og i avtrappende dose).
- Sykdomsdempende legemidler (DMARDs = disease modyfying rheumatic drugs): Dette er medisiner som reduserer sykdomsaktiviteten og forebygger leddskader.
- Konvensjonelle DMARDs (cDMARDs): Metotreksat er det vanligste førstevalget. Dosen tas en gang i uken (ofte 15-20mg/uke). Andre cDMARDs inkluderer Arava (lefunomid) og Salazopyrin (sulfasalazin). I spesielle tilfeller er Imurel (azathioprin) eller mykofenolat (CellCelt, Myfortic) alternativer.
- Biologiske DMARDs (bDMARDs): Dette er nyere medisiner som virker mer målrettet på immunsystemet. Eksempler inkluderer TNF-hemmere, B-cellehemmere, og IL-6-hemmere (Referanse: Smolen JS, 2015). Medikamentene Remicade, Enbrel, Humira, Cimzia, MabThera, RoActemra kalles ofte «biologiske». De er konstruert for å blokkere spesielle deler av immunsystemet og dermed redusere aktiviteten i sykdommen. (Referanse: Smolen JS, 2015). Mest brukt er: TNF-hemmere (Remicade/Remsima (infliximab), Enbrel / Benepali (etanercept), Humira (adalimumab) og Cimzia (certolozumab). B-celle hemmeren MabThera (rituximab), IL-6 hemmeren RoActemra (tocilizumab), IL-1 hemmeren Kineret (anakinra), T-celle co-stimulatoren Orencia (abatacept).
- Biotilsvarende legemidler (biosimilars): Er nesten identiske med de originale biologiske legemidlene, men er vanligvis billigere. Undersøkelser (Nor-Switch studien) tyder på at virkningen er like god og forekomsten av bivirkninger skiller seg ikke fra originalpreparatene.
- JAK-hemmere (tsDMARDs): En gruppe sykdomsdempende legemidler i tablettform som virker ved å hemme betennelsesdrivende signalstoffer (janus kinase enzymene) i kroppen . Eksempler på JAK-hemmere er Jyselca (filgotinib), Olumiant (barricitinib), upadacitinib (Rinvoq) og Xeljanz (tofacitinib). JAK-hemmere brukes alene eller i kombinasjon med metotreksat.
Oppfølging under legemiddelbehandling

Regelmessige kontroller
Hvis du har leddgikt og bruker sykdomsdempende legemidler som metotreksat, biologiske legemidler eller JAK-hemmere, er det viktig med regelmessige kontroller hos spesialist. Disse kontrollene bør inkludere vurdering av blodprøver minst hver 1-3. måned, og oftere de første 3 månedene etter behandlingsstart.
Blodprøver som vanligvis tas
- Senkningsreaksjon (SR)
- Hemoglobin (Hb)
- Hvite blodlegemer (leukocytter) med differensialtelling
- Blodplater (trombocytter)
- Leverenzymer (ALAT, ASAT). Forhøyede leverenzymer (ALAT, ASAT) over 2 ganger øvre referanseområdet kan indikere at man bør stanse medikamentet.
- Nyrefunksjon (kreatinin)
- CRP (C-reaktivt protein) for å følge med på sykdomsaktiviteten
Oppfølging hos spesialist
Regelmessig oppfølging hos en revmatolog anbefales internasjonalt ved aktiv sykdom, forverring av sykdommen eller ved bruk av sykdomsdempende legemidler. Spesialisten vil vurdere sykdomsaktivitet og se etter tegn til bivirkninger.
Spesialistens rolle
- Vurdere om medisindoser kan reduseres eller behandlingen avsluttes når sykdommen er rolig
- Vurdere om medisinene har mistet effekt over tid
- Gi råd om endringer i medisinering ved ønske om graviditet
- Tilpasse behandlingen ved andre sykdommer eller medisinbruk, spesielt hos eldre
- Det er vanligvis ikke nødvendig med oppfølging hos spesialist når sykdommen er stabil og du ikke bruker spesifikke medisiner
- Det er utarbeidet og publisert internasjonalt godkjente anbefalinger om oppfølgingen (EULAR anbefalinger; Smolen JS 2017).
Operasjoner/revmakirurgi
Revmakirurgi er en type ortopedisk kirurgi som brukes til å behandle betennelsesaktige revmatiske sykdommer. Behandlingen er en del av et helhetlig tilbud der revmatologer, kirurger, fysioterapeuter og ergoterapeuter samarbeider. Vanligvis deltar også fysioterapeuter og ergoterapeuter i tilrettelegging av opptrening og tilpasninger før og etter operasjoner. I fellesskap vurderes også pasientens behov for rehabilitering relatert til kirurgiske inngrep. Vanlige grunner til revmakirurgi er smertelindring, forebygging av nerveskader, korrigering av feilstillinger og rekonstruksjon av ødelagte ledd (referanse: Clonley B, 2023). Det totale antall revmakirurgiske inngrep har gått betydelig ned de siste 30 årene (Weiss RJ, 2008; Weiss RJ, 2006).
Kostholdsråd ved revmatoid artritt
- Spis protein- og energirike måltider og mellommåltider.
- Velg matvarer som frukt, yoghurt, fet fisk, peanøttsmør, pasta, egg og kylling.
- Begrens inntaket av sukker.
- Gå regelmessig til legekontroll med blodprøver for å sjekke nivåene av albumin, jern, folsyre, vitamin B12, andre vitaminer, salter og sporstoffer.
- Vurder tiltak mot benskjørhet/osteoporose, spesielt hvis du bruker kortison (prednisolon).
Hjerte- og karsykdom
Revmatoid artritt øker risikoen for aterosklerose (åreforkalkning) (referanse: Dessein PH, 2015), som kan føre til hjerteinfarkt og slag. Optimal medisinsk behandling er viktig, men det er også avgjørende å redusere risikofaktorer som høyt kolesterol, røyking, dårlig regulert diabetes (sukkersyke) og overvekt. Et kosthold rikt på flerumettede fettsyrer, som middelhavskosten, kan bidra til å redusere risikoen for åreforkalkning. Studier tyder også på at behandling med biologiske medikamenter kan ha en gunstig effekt på åreforkalkning ved leddgikt (referanse: Provan SA, 2015).
Kombinasjon av flere immundempende medikamenter øker risikoen for infeksjoner. Det er derfor viktig å være nøye med mathygiene og unngå matvarer som kan inneholde bakterier, for eksempel rått kjøtt, rå fisk, upasteuriserte meieriprodukter og muggoster.
«Vanskelig revmatoid artritt»: Når leddgikt ikke responderer på behandlingen
Selv med dagens effektive medisiner og behandlingsmetoder, opplever noen at leddgikten ikke blir bedre. Dette kan skyldes flere ulike årsaker: (referanse: Roodenrijs NMT 2018).
- Resistens mot DMARDs: De sykdomsdempende medisinene virker ikke lenger, for eksempel på grunn av utvikling av antistoffer ved biologisk behandling.
- Bivirkninger eller intoleranse: Bivirkninger eller intoleranse kan gjøre at få eller ingen av de tilgjengelige medisinene er aktuelle for den enkelte.
- Vansker med å ta legemidlene:Noen kan ha sprøyteskrekk eller andre problemer med å ta medisinene som foreskrevet.
- Hukommelsesproblemer eller motvilje: Hukommelsesproblemer eller motvilje mot å følge behandlingsplanen kan hindre optimal behandling.
- Samtidige andre sykdommer (komorbiditet): Andre sykdommer, som infeksjoner, hjertesvikt, nyresvikt eller alvorlig lungesykdom, kan begrense hvilke medisiner som kan brukes.
- Andre tilstander med revmatiske symptomer: Tilstander som artrose, fibromyalgi, andre smertesyndromer eller depresjon kan gi vedvarende symptomer, selv om leddgikten behandles.
Svangerskap
Det er viktig å diskutere graviditetsplaner med legen din tidlig, slik at dere kan tilpasse behandlingen og optimalisere sjansene for et trygt og sunt svangerskap. Det finnes egne sider med informasjon om hvilke medisiner som kan brukes under graviditet og amming, for eksempel ved St Olavs Hospital. De fleste kvinner med revmatiske sykdommer kan få et normalt svangerskap og føde friske barn.
Planlegging av graviditet
Revmatoid artritt (RA) rammer oftest kvinner (ca. 60%) og mange av disse er i en alder der de ønsker å bli gravide. Barneleddgikt (juvenil artritt (JIA)) rammer også hovedsakelig kvinner, og sykdommen kan være aktiv også i voksen alder. Selv om revmatiske sykdommer vanligvis ikke påvirker evnen til å bli gravid, er det best å planlegge svangerskapet når sykdommen er i en rolig fase. Dette reduserer behovet for medisiner, da ikke alle medisiner kan brukes rett før eller under graviditet.
Sykdomsaktivitet under graviditet
Ofte blir leddsykdommene roligere i løpet av svangerskapet, og rundt 60% av kvinnene opplever faktisk en bedring (referanse: Jethwa H, 2019). Likevel kan noen oppleve økte symptomer og behov for medisinsk behandling. De fleste kan føde vaginalt, men keisersnitt kan være nødvendig hvis hofteleddene er sterkt påvirket eller man har hofteproteser.
Etter fødselen
Etter fødselen kan sykdommene bli mer aktive igjen (blusse opp) hos omtrent 47% av kvinnene. (referanse: Jethwa H, 2019). Dette gjelder spesielt de som hadde aktiv sykdom ved starten av svangerskapet.
Arveligheten av leddgikt og barneleddgikt er såpass liten at spesiell oppfølging av barn av foreldre med leddgikt ikke anbefales. Litteratur: Littlejohn EA, 2019
Egen side om graviditet ved revmatisk sykdom her
Prognose og leveutsikter
Revmatoid artritt kan ha et varierende forløp, også hos samme person. Sykdommen kan gå gjennom perioder med både gode og dårlige faser. Selv om forskere jobber med å utvikle immunologiske tester som kan forutsi sykdomsoppblussing, finnes det foreløpig ingen slike metoder i klinisk praksis (Orange DE, 2020).
De aller fleste har god effekt av metotreksat eller andre sykdomsdempende medisiner. Selv om sykdommen ikke kan kureres, kan riktig behandling bidra til å redusere symptomer, forebygge leddskader og forbedre livskvaliteten betydelig. Ved pågående sykdomsaktivitet bør behandlingen starte straks diagnosen er gitt, senest innen 3 måneder. Ved å legge et «biologisk» medikament, oftest en TNF-hemmer (for eksempel med virkestoffene infliksimab, etanercept, adalimumab) eller en JAK-hemmer, kan en ved behov oppnå bedre behandlingseffekt. Overlevelse etter 5 år med RA er nå omtrent lik den øvrige befolkningen. Røking forverrer imidlertid prognosen mer ved leddgikt enn i befolkningen ellers.
Rettigheter ved revmatoid artritt (Norsk Revmatiker Forbund)
Retningslinjer for behandling
- Behandling med DMARDS, EULAR: (Smolen JS, Ann Rheum Dis 2020)
- Tidlig artritt EULAR: Combe B, 2016
- Kardiovaskulær risiko EULAR; Agcar, 2016
- Sykepleier-anbefalinger EULAR; Bech B, 2019
- Fysisk aktivitet EULAR: Rauch Osthoff, 2018
Norsk Revmatologisk Forening / Legeforeningen


