Definisjon
Interstitiell lungesykdom (ILD) angriper vevet i lungene omkring (interstitium) de luftholdige lungeblærene (alveoler), slik at lungefunksjonen avtar. I noen tilfeller utvikler lungesykdommen seg og lungevevet går til grunne over tid. Det erstattes da med arrvev i form av lungefibrose. Blant årsakene er infeksjoner, kjemiske stoffer og ukjente, autoimmune mekanismer. I noen tilfeller er lungesykdommen relatert til en bakenforliggende revmatiske sykdom i form av systemisk bindevevssykdom, vaskulitt eller revmatoid artritt (leddgikt). Sykdom i lungehinner (pleuritt, pleuravæske) er omtalt på egen side.
Sykdomsårsaker
Sykdom i lungevevet kan skyldes infeksjon, kjemisk skade, stråleskade, allergi, kreft eller autoimmun sykdom (deriblant revmatiske sykdommer). Når en ikke kan finne bakenforliggende tilstand, kan lungesykdommen betegnes som «idiopatisk».
Symptomer
Tegn til lungesykdom kan utvikle seg akutt, over få dager eller snikende, slik at det går måneder før en reagerer. Kortpustethet, tørr-hoste, smerter i lungene og utmattelse er ofte kjennetegn.
Undersøkelser
Sykehistorien kartlegger om det er symptomer (se ovenfor) og samtidig sykdomstegn fra hud, muskler, ledd, rygg og andre indre organer som hjerte, spiserør, mage, tarm, nyrer). Annen sykdom og risikofaktorer som infeksjoner, medikamenter, kjemiske stoffer, radioaktiv stråling etterspørres.
Klinisk vurderes om tegn til redusert oksygenopptak foreligger, som blålige hender, føtter, nese eller ører og clubbing/urglassnegler på fingre. Krepitasjoner ved auskultasjon. Tegn til høyresidig hjertebelastning: beinødem (vann i bena), stuvning i halsvener. Leddbetennelser (artritt), hudforandringer, og muskelsvakhet undersøkes.
Laboratorieprøver omfatter senkningsreaksjon (SR), C-reaktivt protein (CRP), Hemoglobin (ofte økt ved kronisk lungesykdom, kan synke ved lungeblødning), hvite blodlegemer, blodplater (høye ved inflammasjon, lave verdier kan skyldes lungeblødning), lever- og nyrefunksjonsprøver, kreatin kinase (CK, myositt med lungeforandringer?), stoffskifte/thyreoidea-prøver, antistoff-tester som ANA (antinukleære antistoff) med subgrupper (ENA), antisyntetase antistoff (myositt panel), anti-CCP og ANCA. Urinprøve (stiks for protein og erytrocytter).
Lungefunksjonstester (FEV1, FVC, DLCO). Spirometri er en undergruppe av LFT og måler mengde (volum) luft som pustes ut og strømningshastigheten (flow) til denne luften. Spirometri er derfor best egnet til å vurdere obstruktiv lungesykdom som astma og KOLS. Vurdering av lungefunksjonen ved revmatiske sykdommer krever tilleggsinformasjon om lungenes evne til oksygenopptak. Denne måles indirekte ved DLCO (carbon monoxide diffusing capacity) som krever mer avansert utstyr, oftest på lungeavdelinger i sykehus. Definisjon av alvorlig redusert lungefunksjon baseres til dels på nedsatte verdier ved lungefunksjonstester når FVC er mindre enn 70% av forventet og sammen med DLCO faller med henholdsvis 10% og 15% pr. år. Alvorlighetsgraden avgjøres også av alder, andre samtidige sykdommer. dersom CT undersøkelser viser at mer enn 20% av lungene er angrepet.
6.minutters gangtest måler hvor mange meter en tilbakelegger når en går så fort en kan på flatt underlag i løpet av 6 minutter. Resultatet sider noe om den fysiske formen, inklusiv lungefunksjonen. Testen forutsetter at man ikke har fysisk redusert gangfunksjon av andre årsaker. Resultatet varierer fra person til person. Testen egner seg derfor best til å følge prestasjonene til den enkelte over tid. Avstander på 400-700 m regnes som normalt for friske personer.
Bildediagnostikk. Et vanlig røntgenbilde viser ikke små eller begynnende forandringer i lungevevet. CT-bilder er mye mer nøyaktige og foretrekkes derfor. High Resolution CT (HRCT) fremstille lungevevet godt uten å bruke store stråledose. Faste knuter (kreft-lignende) utredes best med vanlig CT). NSIP og UIP er egentlig en lunge–vevsprøve diagnoser, men mistanke beskrives ofte også på CT. Behov for kontroll av knuter i lungene hos voksne kan følge Fleischner anbefalinger (referanse: MacMahon H, 2017).
Bronkoskopi utføres av lungeleger som via nese eller munn fører bronkoskopet ned i luftrøret og videre til bronkiene. Bronkoskopet kan utstyres med en ultralydprobe (endobronchial ultralyd = EBUS). Via bronkoskop kan en utføre skylling bronkio-alveolar lavage (BAL): Skyllevæske fra lungene hentes via bronkoskop for diagnostikk av infeksjon (pneumocystis med flere) og lungeblødning.
Vevsprøve (biopsi) er sjelden nødvendig, men brukes der det er nødvendig for diagnosen, forutsatt at en forventer en behandlingsmessig nytteverdi. Klassifisering av vevsprøver (NSIP, UIP med flere) er beskrevet her (Wikipedia, engelsk). Åpen lungebiopsi kan være nødvendig dersom vevsforandringer er lokalisert slik at transbronkial vevsprøve ikke er mulig og en nærmere vurdering er nødvendig for behandlingen.
Noen begreper
Nonspecific interstitial pneumonitt (NSIP) er den vanligste manifestasjonen i lungevevet ved de systemiske bindevevssykdommene som systemisk sklerose, antisyntetase syndromet / myositter, hypersensitivitets pneumonitt og sarkoidose. NSIP kan deles i to typer, hvorav den betennelsesaktige, inflammatoriske kan behandles med kortikosteroider som prednisolon og andre immundempende legemidler, mens den fibrotiske formen er mer konstant arrvev. NSIP kan påvises ut i fra sykehistorie, klinisk undersøkelse og CT bilder, men tilleggsundersøkelser for å utelukke infeksjon, blødning eller kreft kan være nødvendig i noen tilfeller. Vevsprøver er ikke alltid er nødvendig. Utbredelsen av NSIP er jevn (homogen), flekket og kan variere i utbredelse til forskjell fra UIP (se nedenfor). Ved bakenforliggende revmatisk sykdom begynner NSIP og UIP oftest de nedre (basale) deler av begge lunger.
«Mattglass» (eller «melkeglass») er diffust fortykket lungevev på som ses på CT undersøkelser, i mindre grad på vanlige røntgenbilder. Mattglass-forandringer kan være en forbigående tilstand og forenelig med NSIP (se ovenfor) eller et tidlig stadium på vei mot fibrose (se nedenfor). Også infeksjoner, kjemisk påvirkning, allergisk reaksjon og lungeblødninger kan medføre mattglass forandringer i lungene.
Usual interstitial pneumonitis (UIP) er forandringer i lungevevet som en ikke kan forvente går tilbake. UIP kan følge av ubehandlet NSIP (se ovenfor) eller utvikle seg direkte, som ved idiopatisk pulmonal fibrose (IPF) som er den vanligste tilstanden av lungefibrose. IPF har også dårligst prognose.

UIP forekommer også ved langt kommet systemiske bindevevssykdommer som systemisk sklerose, antisyntetase syndromet / myositter med flere, medikamentbivirkninger, sarkoidose og inhalerte skadelige stoffer. Ved klinisk undersøkelse påvises knistrelyder (krepitasjoner) over lungene ved auskultasjon. Også lungefunksjonstester viser reduserte utslag ved DLCO og FVC. Det er kommet medikamenter (pirfenidone and nintedanib) som kan redusere utviklingen av lungefibrose. Tidlig diagnose er derfor viktig.
Lungefibrose: Bindevev uten spesiell funksjon og som vanligvis forblir til tross for behandling.
Honeycombing: Utbredt fibrose (bindevev) med hulrom (cyster) i lungevevet som minner om en bikake (honeycomb). Mange cyster /hulrom gjør at lungene mister sin funksjon.
Knuter (noduli) forekommer i lungevevet ved ulike sykdommer og påvises tilfelsig ved ca. 1% av alle CT-undersøkelser, oftere ved ulike lungesykdommer. En stor nodulus er 1-3 cm, liten nodulus er mindre enn 1 cm: Micronodulus er mindre enn 3 mm. Mikronoduli sjelden er ondartet, men større knuter må vurderes / følges opp for å utelukke kreft. Fleischner anbefalinger (referanse: MacMahon H, 2017). Andre årsaker er infeksjon og godartede fortetninger som granulomer, små lymfeknuter eller blodårenøster.
Lungecyster er runde hulrom som utvikler seg i stedet for normalt lungevev. Dersom cystene er mange eller store, vil det gå ut over lungefunksjonen. Dessuten kan lunge-cyster sprekke og utløse punktert lunge (pneumothoraks). Lymfoid interstitiell pneumoni (LIP) karakteriseres av benigne lymfocytt-infiltrater, noduli og lymfoide follikler i lungevevet. Ofte er forandringene asymptomatiske. CT-bilder viser flere tynnveggede cyster (Gupta N, 2016). LIP ses typisk ved Sjøgrens syndrom, Differensialdiagnoser ved multiple lungecyster (tilpasset etter Berger I et al, Tidskr nor legefor, 2020).
| Diagnose | Cystekontur | Distribusjon | Tilleggsfunn i thorax |
| Lymfoid interstitiell pneumoni (LIP) | Runde, ovale, irregulær. Størrelsen varierer | Diffus peribronkovaskulær, subpleural, basal | Mattgalssfortetninger. Noduli i akutt stadier. Ev. Sjøgrens syndrom |
| Lymfangioleiomyomatose (LAM) | Runde, små. Irregulære ved langt kommet sykdom | Diffus, mer sentral | Ev. noduli. Mattglass-fortetninger. Chylothorax |
| Nevrofibromatose-kompleks (NFC) | Runde, små | Diffus, få | Noduli |
| Pulmonal langerhanscelle-histiocytose (PLCH) | Runde, ovale, Irregulære/bisarre | Øvre og midtre lungefelt. Utsparing av costofreniske vinkel | Små, stjerneformede noduli. Varierende tykkelse på cystevegger |
| Birt-Hogg-Dube-syndrom (BHD) | Runde, ovale. Irregulære. Varierer i størrelse | Midtre og nedre lungefelt. Subpleuralt, peribronkovaskulært | Ingen |
Behandling
Behandlingsmulighetene ved lungesykdom er helt avhengig av bakenforliggende årsak til lungesykdommen. Ved infeksjon kan det være antibiotika mot bakterier, ved revmatisk betennelse prednisolon eller annen immundempende behandling. Det finnes legemidler også mot lungefibrose.
Uansett sykdomsårsak og spesiell behandling gjelder følgende:
- Nikotin (røking) må stanse
- Andre samtidige sykdommer må behandles best mulig, inklusiv:
- Magesyre-refluks (syre-oppstøt)
- Hjertesykdom
- Overvekt må reduseres
Sykdommer med interstitiell lungesykdom (ILD) (et utvalg)
- Alveolær proteinose skyldes lagring av PAS positiv lipoproteiner i lungene. Tung pust og hoste. CT med infiltrater i lungenes sentrale- midtre- og basale (nedre) deler «Flaggermus distribusjon»
- Amyloidose
- Antisyntetase syndrom (100%) (Systemisk bindevevssykdom)
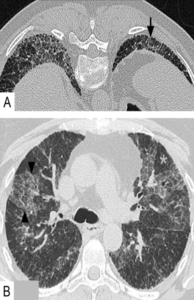
- Asbestose
- Aspirasjon (kronisk aspirasjonspneumoni)
- Behcets sykdom Aneurisme-blødning (også i lunger). Blodpropper (blodpropper), lungeembolier.
- Berylliose: Gruvedrift, yrkessykdom
- Bronchiolitt (obliterativ bronchiolitt) Obstruktiv lungesykdom. Ikke effekt av astma-medikamenter. HRCT viser «air trapping» i ekspirasjonsbilder. Mange mulige årsaker.
- COPA (Autoinflammatorisk febersyndrom: Små barn med polyartikulær artritt og lungesykdom)
- Eosinofil granulomatose med angiitt (EGPA, Churg-Strauss syndrom) Vaskulitt. Flyktige lungefortetninger. Emfysem (ofte etter mange år med astma og/eller KOLS)
- Eosinofil pneumoni
- Fistel: Misdannelse med forbindelse mellom spiserør og luftrør.
- Gauchers sykdom Lungeinfiltrater. Leversykdom (hepato-pulmonalt syndrom).
- Goodpastures (anti-glomerulær basal membran antistoff) sykdom Nyreaffeksjon.
- Granulomatose med polyangiitt (GPA, Wegeners granulomatose) Vaskulitt. Lungeblødninger (mattglass-lignende). Granulomer (tumor-lignende)
- Hemosiderose / jernavleiring i lunger (idiopatisk) Hemorrhagi /lungeblødninger
- Hypersensitiv alveolitt (allergi)
- Hypersensitivitets pneumoni kan være forårsaket av en kraftig reaksjon på ulike stoff som pustes inn (sopp, bakterier, kjemiske produkter med flere).
- Infeksjoner, opportunistike; kan gi lignende symptomer, særlig blant pasienter med svekket immunsystem. Behandlingen er antibiotika med muligheter for helbredelse. Aspergillose (overlapper). Aspirasjonspneumoni. Atypiske bakterielle pneumonier. Pneumocystis jirovecii (mattglass hos immunsupprimerte). Virale pneumonier COVID-19 (korona), MERS (Midle East Respiratory Syndrom) Feber, hoste, pustevanskr og muskelsmerter
- Interstitiell pneumoni, idiopatisk (uten kjent årsak)
- «Interstitial Pneumonia with Autoimmune Features» (IPAF)
- MDA5 antistoff syndrom
- Raskt økende lungesykdom
- Artritt eller leddsmerter
- Hudforandringer
- Medikamenter
- Cellegift mot kreft
- Medikamenter mot hjertesykdom, særlig amiodarone (Cordarone)
- Metotreksat
- Antibiotika, særlig nitrofurantoin (Furadantin)
- Biologiske medikamenter for behandling av kreft eller revmatiske sykdommer
- Mikroskopisk polyangiitt (MPA) Vaskulitt. MPO-ANCA: Forhøyet i blodprøve, ILD kan forutgå vaskulitt-symptomer. Forekomst av ILD kan påvirke prognosen ugunstig ved MPA. Lungeblødninger (mattglass-lignende) forekommer
- Myositt/Dermatomyositt / Antisyntetase syndrom Spesielt ved antisyntetase syndromet kan lungeforandringene være raskt økende og svært alvorlige. Tidlig behandling er viktig for å bevare lungefunksjonen
- Langerhans histiocytose; Eosinofile granulomer
- Lungefibrose, Idiopatisk (IPF) (uten kjent årsak).
- Lungeødem (kronisk)
- Lymfangioleio-myomatose (LAM) Unge kvinner
- Lymfangitisk carcinomatose Sent stadium av kreftsykdom der kreftceller skaper stuvning i lungene
- Lymfomatoid granulomatose er en sjelden lymfoproliferativ sykdom med lymfom-lignende granulomatose. Biopsi (vevsprøve) er avgjørende for diagnosen: (histologi: polymorf lymfoide infiltrater med fokal nekrose). Reaktivering (ved immunsuppresjon og/eller svekket immunsystem) kan utløses av infeksjon.
- Niemann-Pick sykdom (ulike former) er en lagringssykdom (lipider) / sphingmyelin-cholesterol lipidose. Nevrologiske symptomer med kognitive forandringer. Forstørret lever og milt (hepatosplenomegali).
- Nitrofurantoin (Furanantin) kan medføre lungefibrose ved lang tid bruk (6 måneder), hyppigst hos kvinner.
- Reflukssykdom. Magesyre kommer opp i lungene via spiserøret.
- Revmatoid artritt (Leddgikt). Mattglass og fibrose i lungevev (referanse: Kelly C, 2014) forekommer hos 4 – 10%. Deles i NSIP (ofte god behandlingsmulighet). UIP (responderer dårligere på medikamenter). Pleuritt ses også.
- Revma-knuter (noduli) i lungevev (a-CCP positive revmatoid artritt) med 2mm-5cm store fortetninger og sjelden symptomer, økt forekomst under Metotreksate-behandling og muligens ved aTNF- og leflunomid behandling. PET/CT med 18FDG undersøkelse kan være nyttig dersom kreft er en differensialdiagnose. Subpleuralt (ved lungehinnen) eller i lungespaltene er vanligste lokalisasjon. Endelig diagnose ved vevsprøve (fibrinoid nekrose, cellulær palisade /inngjerdings-mønster)
- Medikamenter (metotreksat, leflunoid (Arava) og TNF-hemmere kan en sjelden gang forårsake lungesymptomer.
- Sarkoidose. Forstørrede lymfeknuter i lungehilus i tidlig stadium (evt sammen med knuterosen / erythema nodosum i huden og hovne ankler (Løfgrens syndrom). Fortetninger i lungevevet kronisk stadium.
- SAVI (Autoinflammatorisk febersyndrom med vaskulitt og lungesykdom).
- Silikose Arbeid i stenindustri eller porselen.
- Sjøgrens syndrom (Systemisk bindevevssykdom) Ulike typer forandringer i lungevev, vanligvis ikke alvorlige.
- LIP (lymfocytær interstitiell pneumoni) består oftest av til dels store cyster. Histologiskpåvises infiltrasjoner med lymfocytter, plasmaceller, histiocytter og lymforetikulære celler i interstitium og i alveoler. Multi-nukleære kjempe-celler med granulomer mulig. Polyklonale B-celler skiller fra pulmonalt lymfom. Oftest langsom progresjon. Omtrent 25% av alle med LIP har også Sjøgrens syndrom.
- Stråleskade med lungefibrose etter tidligere kreftbehandling.
- Systemisk lupus erythematosus (SLE) (Systemisk bindevevssykdom) med eller uten antifosfolipid syndrom (ApLs) ved høy sykdomsaktivitet kan medføre forandringer i lungevevet i form av pneumonitt med diffuse lungefortetninger (ikke forveksle med pneumoni). Lungeblødninger med mattglass-lignende forandringer forekommer. Lungeforandringer ved SLE er relativt uvanlig. Det er alltid viktig å utelukke infeksjon som alternativ årsak.
- Systemisk sklerose (sklerodermi) (Systemisk bindevevssykdom). Lungeforandringer hos ca. 50% som oppstår oftest tidlig og øker gradvis. Hos en del kan medikamenter stanse eller bremse utviklingen.
- Vaskulitt / granulomatøs ILD
- Veno-okklusiv lungesykdom (referanse: Holocomb BW Jr, 2000). Forårsaker pulmonal hypertensjon med forhøyet postkapillært trykk målt ved høyre hjertekater (annen behandling enn PAH relatert til systemisk sklerose). Brystsmerter. Tung pust / dyspne er typisk (>95%). Blodig slim ved host kan ses. Høyresidig hjertesvikt påvises ved hjerteundersøkelser. Oftest idiopatisk (ukjent årsak), men enkelte er genetiske. Enkelte tilfeller med mulig assosiasjon til autoimmune sykdommer er publisert.
Litteratur
Pleuritt ved revmatiske tilstander, vennligst les her
Lungesykdom og revmatiske sykdommer
Grans Kompendium i Revmatologi

