RA assosiert lungesykdom, Revmatoid lungesykdom
Definisjon
Lungesykdom er en vanlig komplikasjon ved revmatoid artritt (RA, leddgikt), og kan oppstå i ulike former: Interstitiell lungesykdom (ILD): Arrdannelse og betennelse i lungevevet. Pleuritt: Betennelse i lungehinnen. Revmaknuter: Knuter i lungevevet. Medikamentinduserte lungeskader: Bivirkninger av medisiner som brukes mot RA. Lungesykdom ved RA er forbundet med økt risiko for sykdom og død. Tidlig diagnose og behandling er derfor viktig.
Forekomst
Lungesykdom kan påvises hos 30-50 % av personer med leddgikt/RA, men de fleste har ingen symptomer. Menn og røykere er mest utsatt. Lungesykdommen oppstår vanligvis etter at leddsykdommen er diagnostisert (referanser: Gabbay E , 1997, Habib HM, 2011).
Symptomer
Omtrent 5-10 % av personer med RA har symptomer på lungesykdom (referanser: Bongartz T, 2010; Olson AL, 2011), som for eksempel:
- Tørrhoste (hoste uten slim)
- Tung pust ved anstrengelse
- I noen tilfeller kan lungesykdommen være alvorlig og føre til lungesvikt.
Symptomer fra lunger kan oppstå før leddsykdommen i 10-20% av tilfellene (referanse Hyldgaard C, 2017)
Undersøkelser
Utredning av lungesykdom ved RA gjøres i samarbeid mellom revmatolog og lungelege. Følgende undersøkelser kan være aktuelle:
Sykehistorie: Kartlegging av symptomer og risikofaktorer som a-CCP positiv revmatoid artritt, mannlig kjønn og røking.
Klinisk undersøkelse: Undersøkelse av lunger og ledd.
Blodprøver: For å vurdere betennelse og autoimmun aktivitet. CCP antistoff (ACPA) foreligger hos nesten alle og kan være involvert i selve sykdomsprosessen.
Lungefunksjonstester: For å måle lungekapasitet og gassopptak (testes av lungelege). En ser typisk redusert gassopptak målt ved DLCO.
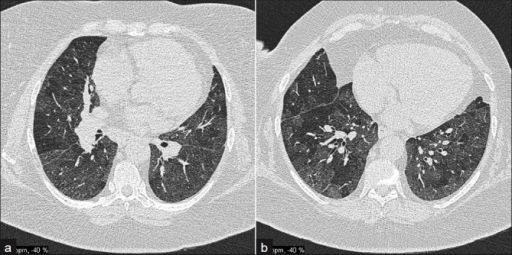
Bildediagnostikk. CT av lungene er den viktigste undersøkelsen.
Interstitiell lungesykdom (ILD)
ILD er den vanligste formen for lungesykdom ved revmatoid artritt. Andelen utgjør ca 45%, men symptomer foreligger hos 10% (Referanse Habib HM, 2011). Det er flere mulige sykdomsårsaker som omfatter revmatisk betennelse i selve lungevevet, bivirkning av medikament og infeksjon må alltid utelukkes; både eksisterende lungesykdom og revmatoid artritt øker risiko for infeksjon. HRCT av lungene er viktigste undersøkelse, også i tidlig sykdomsfase.
Det finnes ulike typer ILD, og den vanligste typen ved RA er:
- «Usual interstital pneumonia» (UIP) ses hos 40-62%, noe som skiller fra systemiske bindevevssykdommer (Systemisk sklerose, Sjøgrens syndrom, antisyntetase syndromet, myositt) der non-specific interstitial pneumonia (NSIP) er vanligst. UIP lignende mønster på HRCT omfatter forandringer subpleuralt, basalt og retikulære abnormaliteter med bikake-mønster «honeycombing» og traksjons- bronkiektasier, men nesten fravær av matt-glass fortetninger.
- NSIP er nest vanligste funn (11-32%). Typisk er mattglass-forandringer uten bikake mønster («honeycombing»), mest basalt i begge lunger.
- Sjeldnere funn i lungevev er forandringer forenelige med interstitiell pneumoni, Diffus Alveolar Damage (DAD), Lymfocytisk interstitiell pneumoni (LIP) som er suspekt på Sjøgrens syndrom.
Lungebiopsi kan være avgjørende for diagnosen og nyttig for å estimere prognosen, men kan unngås når symptomer og øvrige funn er typiske. Interstitiell lungesykdom ved andre revmatiske sykdommer er beskrevet på separat side her
Behandling av ILD ved RA.
Generelt brukes klassiske, immundempende antirevmatiske medikamenter. Disse har vanligvis god effekt, i motsetning til hva som er tilfellet ved Idiopatisk pulmonal fibrose (IPF) som oftest ikke forventes å respondere på immundempende medikamenter.
Behandlingen av ILD ved RA inkluderer:
- Kortikosteroider (prednisolon): Kan være viktig, særlig ved NSIP og organisert pneumoni. Immundempende antirevmatiske medikamenter.
- Immundempende medisiner; Cyklofosfamid (Sendoxan), azathioprin (Imurel), mykofenolat (CellCept, Myfortic) kan være aktuelle. Metotreksat og TNF-hemmere kan i sjeldne tilfeller forårsake lungesymptomer, men kan også ha effekt på ILD.
- Antifibrotisk terapi med nintedanib (Ofev) kan redusere progresjonen av lungefibrose ved RA, men på lik linje med lungefibrose generelt stanser ikke utviklingen helt (referanse: Matteson EL, 2022).
- Røykeavvenning
- Behandling av sure oppstøt (gastroøsofagus refluks) med aspirasjon av syre til lunger
- Vaksinasjon mot influensa og pneumokokker
- Oksygentilførsel ved behov
- Lungetransplantasjon i spesielle tilfeller
Pleuritt (lungehinnebetennelse)
Pleuritt (lungehinnebetennelse) er en betennelse i lungehinnen. Den kan gi smerter i brystet, spesielt ved innpust. Behandlingen kan inkludere drenasje av væske fra lungene og intensivering av den antirevmatiske behandlingen. Lungehinner (Pleura) er påvirket hos de fleste med RA (opptil 70% i autopsi studier), men bare 3-5% har symptomer (pleuritt) (referanser: Balbir-Gurman A, 2006, Corcoran JP, 2014). De fleste er menn og over 35 års alder, mange har revmaknuter under huden ofte samtidig. Ensidig pleuravæske vanligst. Feber og brystsmerte vanlig, men hoste er sjelden. Diagnostisk og behandlingsmessig kan tapping av pleuravæske (lungelege) kan gjøres. En forventer sterilt eksudat (ikke transsudat). Funn i pleuravæske som også kan passe med infeksjon er PH er lav PH (<7,3), lav glukose, LD (laktat dehydrogenase) ofte økt. Tuberkulose kan gi lignende funn. Pleura-forandringer ved andre revmatiske sykdommer er beskrevet på separat side her
Andre lungemanifestasjoner
Andre former for lungesykdom ved RA inkluderer:
- Astmatiske plager med bronkial hyperreaktivitet
- Bronkiolitt
- Bronkiektasier. Kan være forårsaket av kronisk infeksjon. Økt infeksjonstendens ved RA
- Follikulær bronkiolitt. HRCT kan vise sentrolobulære preribronkiale knuter som er mindre enn 3 mm og har forgreninger. Ikke «honeycombing»
- Obliterativ bronkiolitt (BO). Akutt start, raskt progredierende dyspne, hoste, alvorlig prognose, oftest blant kvinner, positiv CCP (ACPA), mangeårig sykdom, sulfasalazin (Salazopyrin) kan være utløser
- Påvisning ved HRCT (ikke spesifikk): Sentrolobulært emfysem, bronkiektasier, bronkial veggfortykkelse, mosaikk mønster
- Lungefunksjonstester (lungelege) viser obstruksjon, normal DLCO
- Behandling av BO ved å fjerne utløsende årsak (hvis mulig). Prognosen er alvorlig
- Revmaknuter i lungene ses oftest ved langvarig RA og a-CCP (ACPA) antistoff. Mange har samtidig revmaknuter under huden. Økt forekomst av revmaknuter under Metotreksat behandling. Typisk lokalisering i lungene er interlobulære septa (lunge-lappe-spalter) og subpleurale områder (langs lungehinnene). Størrelse fra få mm til flere cm
- Ved vevsprøve (biopsi) påvises vaskulitt med sentral fibrinoid nekrose og palisade-dannende mononukleære celler.
- Vanligvis uten symptomer, men i noen tilfeller: kan de sprekke og medføre pleuravæske, bronko-pleural fistel og infeksjon.
- Må skilles fra sarkoidose, granulomatose med polyangitt (GPA/Wegeners granulomatose), kreft og metastaser. Blodprøver, bildediagnostikk med PET/CT (viser vanligvis mindre 18FDG (glukose) opptak enn ved kreft og metastaser) og vevsprøver (biopsi).
- Caplan syndrom (revmatoid pneumoconiosie). Kan foreligge ved yrkesmessig belastning med kull, stenstøv eller asbest.
- Pulmonal hypertensjon. Vanligst sekundært til lungesykdom (til forskjell fra systemisk sklerose)
- Blodpropp i lunger (lungeemboli).
- Metotreksat (Metotreksat-lunge). Akutt eller subakutt hypersensitivitets pneumonitt. Ses hos 0,86-6,9% av behandlede pasienter (referanse: Roubille C, 2014). Oftest ved relativt høye doser metotreksat. Vanligst innen første behandlingsåret Symptomer med tung pust, tørrhoste. Bildediagnostikk med CT av lunger. Røntgenbilder kan være normale i begynnelsen. CT eller HRCT viser diffuse fortetninger eller flekkede forandringer.
- Bronkial lavage (bronkial skylling, BAL), ved lungelege gjøres for å utelukke annen årsak (inklusiv infeksjon). Vevsprøve (biopsi) viser ikke nekrotiserende granulomer og spredt eosinofile leukocytter.
- Behandling av MTX lunge: Stans metotreksat. Dette har oftest klinisk effekt i løpet av noen dager, men radiologiske forandringer (CT) kan vare i flere uker. Behandling med prednisolon kan brukes hvis langsom spontan tilbakegang.
- Leflunomid (Arava) -lunge. Kan utløse ILD hos disponerte pasienter, oftest rapportert blant asiater.
- TNF-hemmere og lunge manifestasjon. Kan gi sarkoidose-lignende forandringer i lungene, organisert pneumoni eller forverring av eksisterende lungesykdom. Ukjent sykdomsmekanisme, kan være betinget i grunnsykdommen, TNF-hemmere øker infeksjonsforekomsten og TNF-hemmer indusert ILD er rapportert hos enkelte.
Prognose
Prognosen ved lungesykdom ved RA avhenger av typen lungesykdom og hvor tidlig den oppdages og behandles. ILD kan være en alvorlig komplikasjon, men med effektiv behandling kan man ofte bremse sykdomsutviklingen og forhindre lungesvikt.

