Definisjon
Interstitiell pneumoni med autoimmune kjennetegn (IPAF) er en gruppe lungesykdommer som har fellestrekk med både interstitiell lungesykdom (ILD) og autoimmune sykdommer. ILD er en samlebetegnelse for sykdommer som angriper lungevevet, mens autoimmune sykdommer oppstår når kroppens eget immunsystem angriper friskt vev. Ved IPAF har man tegn på ILD, men man oppfyller ikke kriteriene for noen spesifikk autoimmun sykdom. Det kan være fordi sykdommen ikke er fullt utviklet, eller fordi den ikke passer helt inn i noen av de kjente kategoriene (referanse: Fisher A, 2015).
Bakgrunn
Begrepet IPAF ble introdusert i 2015 for å beskrive denne gruppen pasienter. Det er ofte nødvendig med samarbeid mellom lungeleger og revmatologer for å stille diagnosen (referanse: Fischer A, 2015).
Symptomer
Symptomene på IPAF kan variere mye. Noen vanlige symptomer er:
Fra lungene:
- Tung pust (dyspne), spesielt ved anstrengelse
- Tørrhoste
Fra autoimmune sykdommer:
- Ledd– eller muskelsmerter
- Raynauds fenomen (hvite og kalde fingre og tær)
- Utslett
- Feber
- Symptomer fra andre organer
Undersøkelser
For å stille diagnosen IPAF vil legen gjøre en grundig undersøkelse som inkluderer:
Sykehistorie: Legen vil spørre om symptomer, tidligere sykdommer og medisinbruk.
Klinisk undersøkelse: Legen vil undersøke ledd, hud og lunger, og se etter tegn på autoimmune sykdommer. Man kan kartlegge eventuelle forandringer i hendene som sprekker og flassende hud på fingre i form av fissurer og “mekaniker hender” (antisyntetase syndrom), sår / nekroser (systemisk sklerose), leddbetennelser (artritt), Raynauds fenomen (systemisk sklerose, MCTD), blodåretegninger (teleangiektasier ved systemisk sklerose, begrenset form), hovne/puffy fingre (MCTD, systemisk sklerose) og rød-fiolette fargeforandringer (livide) hudforandringer over fingrenes grunn- og mellomledd (hhv MCP og PIP-ledd) (Gottrons tegn ved dermatomyositt).
Blodprøver: Blodprøver kan gi informasjon om betennelse, organfunksjon og autoimmune sykdommer. De kan omfatte celletellinger (røde og hvite blodlegemer, blodplater), lever- nyre- og thyreoidea (stoffskifte)-funksjonsprøver, CRP, SR og kreatin kinase (CK), samt urin stiks (proteiner eller blod). Antistoff-tester omfatter ANA som ved positiv test undersøkes for ENA og subgrupper. Myositt-spesifikke antistoff og/eller systemisk sklerose-blot bør også vurderes. Ved artritt undersøkes revmafaktorer (RF) og anti-CCP antistoff. Ved mistanke om vaskulitt i små eller mellomstore kar suppleres med ANCA (PR3 og MPO) (referanse: Jee AS, 2017).
Lungefunksjonstester: Disse testene måler hvor godt lungene fungerer.
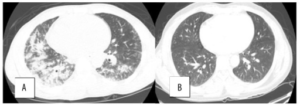
Bildediagnostikk: CT av lungene er ofte nødvendig for å stille diagnosen. CT av lunger ofte i form av high-resolution chest tomography (HRCT) vil oftest vise tegn til non-spesifikk interstitiell pneumoni (NSIP), organisert pneumoni (OP) eller lymfocytisk interstitiell pneumoni (LIP) (referanse: Sambataro G, 2019). Pleura– og perikardvæske kan også være en del av tilstanden.
Diagnosen IPAF
Diagnosen IPAF stilles basert på en kombinasjon av funn fra sykehistorie, klinisk undersøkelse, blodprøver og bildediagnostikk. Det finnes ingen enkel test som kan bekrefte diagnosen. Det er vanligvis enighet om at følgende tre punkter skal oppfylles:
- Idiopatic Interstital Pneumonia (IIP) skal være diagnostisert på bakgrunn av
- HRCT undersøkelser av lunger og/eller NSIP (non-spesifikk interstitiell pneumoni) -lignende bilde er vanligst, men UIP («usual interstitial pneumonia») er heller ikke uvanlig i sykdomsforløpet.
- Vevsprøve (biopsi) fra lungevev
- Systemisk, ikke klassifiserbar bindevevssykdom diagnostiseres på bakgrunn av minst to av tre (A-C) og punkt 3. nedenfor:
- A. Symptomer på revmatisk sykdom
- B. Antistoff (oftest ANA, SSA/Ro52)
- C. Sykdomstegn ved undersøkelse (for eksempel Raynauds fenomen, artritt, eksem/dermatitt og sykdomstegn ved kapillaroskopi)
- Andre sykdomsårsaker må utelukkes ved grundig klinisk vurdering
- Klassifikasjonskriterier for andre systemiske bindevevssykdommer (systemisk sklerose, myositt, antisyntetase syndrom, Sjøgrens sykdom, revmatoid artritt og andre) skal ikke oppfylles
- Infeksjoner
- Bivirkning av medikamenter
I forskning brukes klassifikasjonskriterier. Disse kan brukes med forsiktighet også ved diagnostisering i klinisk hverdag når diagnosen på forhånd mistenkes (se nedenfor):
Foreslåtte klassifikasjonskriterier for IPAF (Fisher A, 2015).
For å oppfylle kriterier for IPAF kreves:
- Radiologisk eller histopatologisk tegn på interstitiell pneumoni og
- Komplett klinisk vurdering som utelukker andre årsaker til interstitiell pneumoni og
- Inklomplette tegn til typisk systemisk bindevevssykdom (utelukke sikker SLE, Sjøgrens, (dermato-) myositt, systemisk sklerose, MCTD)
I tillegg til alle tre punkter ovenfor kreves minst ett punkt fra minst to av de tre domener i kolonne A, B og C i tabellen nedenfor:
| A. Kliniske kjennetegn | B. Serologi | C. Morfologiske manifestasjoner |
|---|---|---|
| 1. Distale digitale fissurer (mekaniker-hender)2. Distale digitale ulcerasjoner på fingerpulpa3. Inflammatorisk artritt eller polyartikulær leddstivhet om morgenen >60 minutter4. Palmar telangiektasi5. Raynauds fenomen6. Uforklarte digitale ødemer / puffy hands7. Uforklart vedvarende utslett over fingrenes DIP-ledd (Gottrons tegn) | 1. ANA ≥1: 320 titer, diffus, speckled, homogenent mønster or a) ANA nukleært mønster (uansett titer) eller b) ANA centromer mønster (uansett titer) 2. Revmatoid factor ≥2× øvre nivå av referanseområdet 3. Anti-CCP 4. Anti-dsDNA 5. Anti-Ro (SS-A) 6. Anti-La (SS-B) 7. Anti-ribonucleoprotein (RNP) 8. Anti-Smith (Sm) 9. Anti-topoisomerase (Scl-70) 10. Anti-tRNA syntetase ( Jo-1, PL-7, PL-12, EJ, OJ, KS, Zo, tRS) 11. Anti-PM-Scl 12. Anti-MDA-5 | 1. Typisk radiologisk mønster ved HRCT a) NSIP b) OP c) NSIP med OP overlapp d) LIP 2. Histopatologisk mønster eller funn ved kirurgisk lungebiopsi: a) NSIP b) OP c) NSIP med OP overlapp d) LIP e) Interstitielle lymfoide aggregater med germinale sentre f) Diffus lymfoplasmacytisk infiltrasjon (med- eller uten lymphoide follikler) 3. Multi-compartment manifestasjon (i tillegg til interstitiell pneumoni): a) Uforklart pleuravæske eller pleurafortykkelse b) Uforklart perikardvæske eller perikardfortykkelse c) Uforklart interstitiell lungesykdom d) Uforklart pulmonal vaskulopati |
LIP: lymfoid interstitiell pneumonia NSIP: non-spesifikk interstitiell pneumoni. OP, organiserende pneumoni.
Lignende tilstander (differensialdiagnoser)
Det finnes mange sykdommer som kan ligne på IPAF, blant annet:
- Idiopatisk pulmonal fibrose (IPF)
- Lungesykdom relatert til spesifikke autoimmune sykdommer, inkludert systemiske bindevevssykdommer (CTD-ILD) som antisyntetase syndrom, dermatomyositt og systemisk sklerose
- Cryptogen organisert pneumoni (COP)
- Idiopatisk non-spesifikk interstitiell pneumoni (NSIP)
- Lymfocytisk interstitiell pneumoni (LIP) (Ofte ved Sjøgrens syndrom)
Behandling av IPAF
Behandlingen av IPAF avhenger av hvor alvorlig sykdommen er og hvilke symptomer man har. Medisiner:
- Immundempende medisiner: Som kortikosteroider (for eksempel Prednisolon) kan brukes for å dempe betennelsen i lungene.
- Antifibrotiske medisiner: Kan brukes for å bremse utviklingen av lungefibrose (referanse: Shehata M, 2021). Det finnes per i dag to hovedtyper medikamenter som brukes mot lungefibrose: Nintedanib (Ofev) og Pirfenidon (Esbriet).
Lungetransplantasjon: I noen tilfeller kan lungetransplantasjon være nødvendig (referanse: Atienza-Matheo B, 2020)..
Det anbefales å vurdere behandlingsstart dersom lungeforandringene øker og omfatter 20% eller mer av lungevevet (ved HRCT). Valg av medikament baseres på vurdering av den enkeltes sykdomsforløp og gjøres av erfarne leger, oftest spesialister i lungesykdommer i samråd med spesialister i revmatologi. Medikamenter som ofte vurderes er: Kortikosteroider (Solu-Medrol, Prednisolon), Cyclofosfamid, Rituximab, Mykofenolat, Azathioprin, Ciclosporin A.
Oppfølging
Regelmessig oppfølging hos lungelege og revmatolog er viktig for å følge sykdomsutviklingen og justere behandlingen.
HRCT undersøkelser og lungefunksjonsundersøkelser, eventuelt supplert med 6-minutters gangtest benyttes ofte. Revmatologer bidrar ofte med lang erfaring med de immundempende medikamentene og vurdering av ulike sykdomsmanifestasjoner utenom lungene.
Prognosen for IPAF varierer. Noen pasienter har et mildt forløp, mens andre opplever rask forverring av lungefunksjonen. Tidlig diagnose og behandling er viktig for å forbedre prognosen (Wells AU, 2020).
Litteratur
- Shehata M, 2021
- Fisher A, 2015
- Collins B, 2016
- S-M Koo, 2017
- Fischer A, 2013
- Grans Kompendium i Revmatologi

