Definisjon
Antisyntetase syndrom (ASS) er en sjelden revmatisk sykdom som forårsaker betennelse i muskler (dermatomyositt eller polymyositt), ledd og lunger. Sykdommen kjennetegnes ved at man finner et spesielt antistoff, kalt antisyntetase-antistoff, i blodet. Selv om muskler og ledd kan være påvirket, er det betennelsen i lungene («interstitiell lungesykdom«) som er mest alvorlig og ofte dominerende (referanse: Wells M, 2022).
Forekomst
Sykdommen er en sjelden sykdom, men forekommer hos omtrent en tredjedel av de som får diagnosen muskelbetennelsen dermatomyositt eller polymyositt. I Norge anslås det at det er mellom fem og femten nye tilfeller årlig. Sykdommen rammer vanligvis personer mellom 43 og 60 år, men kan også forekomme hos yngre og eldre. Kvinner er litt oftere angrepet enn menn (referanse: Legout L, 2002).
Symptomer
Antisyntetase syndrom kjennetegnes ved triaden som består av
- Myositt (muskelbetennelse). Noen merker også svakere lårmuskler, for eksempel med nye problemer med å reise seg fra huksittende.
- Artritt (leddbetennelse). Rammer ca 50% og oftest påvirkes tommelfingre, slik at ytterleddene kan bli ustabile.
- Revmatisk betennelse i lungevevet (ILD) som påvises hos 90% med antisyntetase syndrom. Symptomene inkluderer økende tørrhoste og tung pust (dyspne) ved belastning som ved gange i motbakker eller opp trapper (referanse: Huang K, 2020).
I tillegg kan sykdommen gi:
- Generelle symptomer: Tretthet, nattesvette, feber og nedsatt appetitt.
- Raynauds fenomen: «Likfingre», hvor fingrene hos 30-50% blir hvite og numne, spesielt i kulde.
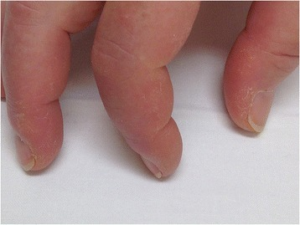
- «Mekanikerhender»: Tørr og sprukken hud på fingrene som minner om forandringer hos bilmekanikere og andre som belaster hendene ved å skru. Forandringene ses hos 30-40%.
- Rød-fiolett utslett over knoker (Gottrons tegn eller papler), bryst, nakke og øyne som ved dermatomyositt forekommer hos enkelte.
Undersøkelser
For å stille diagnosen antisyntetase syndrom, vil legen din:
Gjøre en grundig sykehistorie: Spørre om symptomene dine fra muskler, lunger, hud, ledd og annet (se symptomer ovenfor) og hvor raskt de har utviklet seg.
Utføre en klinisk undersøkelse: Ved klinisk undersøkelse: Vurdere muskelstyrke som ved å kunne reise seg fra en stol uten støtte, fra huksittende, løfte armene mot tyngde og utføre håndtrykk. Ved lytte på (auskultere), kan man høre knatrelyder (krepitasjoner) i noen tilfeller. Leddene undersøkes med tanke på leddbetennelser (artritt). Huden vurderes for «mekanikerhender» og utslett.
Blodprøver: trenger ikke være påfallende, men muskelenzymer (CK, ASAT) og «betennelsesprøver» som CRP og senkningsreaksjon (SR) kan være forhøyet. Antistoff i form av ANA-test slår ut hos ca. 50%. De fleste har likevel utslag (positiv test) i undergruppene anti-Jo-1 og anti-SSA antistoff (Ro52). SSA-antistoff forbindes ellers med Sjøgrens og SLE). Andre har utslag i anti-PL-7 eller anti-PL12 eller anti-Oj, -EJ, -KS, -Zo, -Ha-YRS). Disse testes ved å rekvirere «myosittspesifikke antistoff».
Bildediagnostikk:
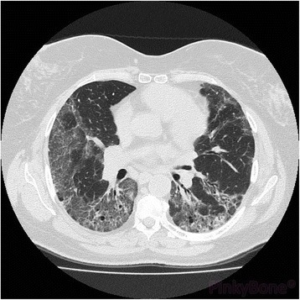
- CT av lunger er en viktig undersøkelse. Den kan avdekke typiske, diffuse fortetninger i nedre del av begge lunger («mattglass, non-spesifikk interstitiell pneumoni/NSIP eller «organiserende pneumoni»). Disse forandringene kan lett overses på vanlige røntgenbilder. I forløpet kan «usual interstitiell pneumoni /UIP) utvikle seg (referanse: Waseda Y, 2016).
- MR av lårmuskler kan vise tegn til muskelbetennelse(myositt) og kan indikere hvor en eventuell vevsprøve bør tas fra (referanse: Andersson H, 2017).
- Kontrastmiddelundersøkelse av spiserøret (øsofagus): Svekket muskelfunksjon i spiserøret forekomme og kan undersøkes ved røntgen med svelging av kontrastmiddel.
- Røntgen av betente ledd (artritt) viser skjelettforendringer bare hos 15-20%.
- PET/CT er ikke rutine, men kan vise tegn til betennelse i lunger. I enkelte tilfeller oppdages sykdommen tilfeldig ved CT eller røntgen av lunger.
Bronkoskopil kan utføres av lungelege. Prøver tas da (bronkial skyllevæske /lavage / BAL) for å utelukke andre tegn til lungesykdom, særlig infeksjon eller lungeblødning.
Lungefunksjonstester måler hvor godt lungene dine fungerer. De kan vise nedsatte verdier og er nyttige for å vurdere forløpet av sykdommen (referanse: Andersson H, 2016). En reduksjon i FVC på 10% eller mer eller 5-10 % ved klinisk forverring kan indikere forverring av lungesykdom (referanse: Flaherty KR, 2019).
Hjerteundersøkelser: EKG og ultralyd av hjertet (ekkokardiografi) kan gjøres for å utelukke sjeldne komplikasjoner (referanse: Hervier B, 2013).
6-minutters gangtest kan vise din fysiske form ved å måle avstanden du tilbakelegger ved rask gange over 6 minutter. Testen er nyttig for å vise en eventuell utvikling over tid hos den enkelte, men forutsetter at ledd og muskler ikke er for sterkt påvirket (referanse: Enright PL, 2003).
Vevsprøve (biopsi) fra muskel, oftest lårmuskel: Vevsprøve (biopsi) fra muskel, oftest lårmuskel: Bekrefte diagnosen ved å undersøke muskelvev under mikroskop. Oftest forekommer betennelse som ligner dermatomyositt (perimyseal inflammasjon).
Diagnosen
Diagnosen bygger på kombinasjon av typiske symptomer fra lunger, muskler, hud og ledd, lungeforandringer i bildediagnostikk og utslag i karakteristiske blodprøver (se ovenfor).
Klassifikasjonskriterier
ASS kan klassifiseres som en egen diagnose utenom polymyositt og dermatomyositt eller inkluderes i disse. Tabellen viser sammenligning av to sett foreslåtte kriterier (referanse: Marco JL, 2020). Absolutt krav til diagnosen er: Forekomst av anti-tRNA syntetase antistoff som anti-Ji-1, anti-PL7 og anti-PL12.
| Connors GR, 2010 | Solomon J, 2011 |
| Antisyntetase antistoff pluss ett eller flere av følgende: | Antisyntetase antistoff pluss to major kriterier eller ett major- og to minor kriterier Major kriterier: |
| –Myositt ved Bohan og Peter kriterier (Bohan A, Peter JB. Polymyositis, 1975 del I, del II ) | -Myositt ved Bohan og Peter kriterier (se myositt) |
| – Lungesykdom (ILD) uten annen forklaring eller årsak | -ILD uten annen forklaring eller årsak |
| –Artritt -Uforklart, vedvarende feber -Raynauds fenomen | Minor kriterier: |
| -Mekanikerhender (hud) | -Artritt |
| -Raynauds fenomen | |
| -Mekanikerhender |
Lignende tilstander/ differensialdiagnoser
- Andre muskelsykdommer/myositt/systemisk sklerose-overlapp eller andre bindevevssykdommer og i tillegg idiopatisk, isolert interstitiell lungesykdom (ILD), men disse har ikke antisyntetase-antistoffer (a-Jo-1, -PL7, -PL12 med flere).
- MDA5 assosiert sykdom
- Interstitiell pneumoni med autoimmune kjennetegn/ «features» (IPAF)
- Leddforandringer med artritt kan ligne revmatoid artritt (leddgikt) eller psoriasisartritt
- Lungeinfeksjoner (pneumocystis og andre opportunistiske infeksjoner)
- Lungeblødning
- Sarkoidose
Behandlingen
Behandlingen av antisyntetase syndrom avhenger av alvorlighetsgraden og hvilke organer som er rammet.
Før behandlingen startes er det viktig å være oppklart om sykdommen, behandlingsmålet, og om bivirkninger som kan oppstå. Infeksjonsrisikoen øker under behandlingen på grunn av at immunsystemet svekkes. Vaksiner for beskyttelse mot influensa og pneumokokker (lungebetennelse) er aktuelt og latente infeksjoner som tuberkulose (Tbc), hepatitt B og HIV bør utelukkes.
Ved rask forverring i lunger (uker) er det essensielt at effektiv, immundempende behandling startes raskt. Enkelte, alvorlige sykdomsforløp kan medføre behov for pustehjelp med respirator (medisinsk pustehjelp) og behandling på intensivavdeling i en periode (referanse: Archer C, 2022).
Medikamentell behandling:
- Kortison: Høydose kortison (prednisolon 1mg/kg eller maksimalt 80 mg/dag eller metylprednisolon/Solu-Medrol intravenøst 500-1000 mg/dag i tre påfølgende dager) brukes ofte i starten for å dempe betennelsen.
- Immundempende medisiner: Rituximab (Rixathon, MabThera) (referanse: Andersson H, 2015), azatioprin (Imurel), mykofenolat (CellCept), metotreksat eller ciklosporin A (Sandimmun neoral) kan brukes for å holde sykdommen under kontroll. De brukes da ofte som utprøvende behandling, utenfor godkjent indikasjon. I alvorlige tilfeller kan cellegiften cyclofosfamid (Sendoxan)gis intravenøst hver 2-3 uke. Dersom senere barneønske er aktuelt, vurderes nedfrysing av sæd eller eggceller/eggstokkvev før behandlingsstart.
- Infeksjonsforebygging. Ved bruk av immundempende medisiner kan det være nødvendig med antibiotika for å forebygge infeksjoner. Spesielt ved rituksimab eller cyklofosfamid (Sendoxan) er pneumocystis-profylakse med Trimetoprim-sulfa/Bactim 1 tablett x 1 aktuelt. Pneumokokk- og influensa-vaksiner bør gis, helst 2 uker eller mer før behandlingen starter.
Støttebehandling: Fysioterapi og ergoterapi kan hjelpe med å opprettholde muskelstyrke og lungefunksjon.
Varighet av vedlikeholdsbehandling er oftest noen år. Etter den er avsluttet er kontroller for å utelukke tilbakefall aktuelt.
Oppfølging. Regelmessige kontroller hos lege og lungefunksjonstester er viktige for å overvåke sykdommen og justere behandlingen ved behov: Lungefunksjonstester kan tast årlig, oftere i tidlig forløp, tilsvarende for 6- minutter gangtest. Ledd- og hudforandringer registreres. CT av lunger gjøres dersom lungefunksjonen eller gangtesten reduseres uten spesiell forklaring. CK (kreatin kinase) og betennelsesprøver (CRP) måles i blodprøver ved kontroller. Antistoff (for eksempel Jo-1): Utslaget (titer-målinger) kan delvis assosieres til sykdomsaktiviteten.
Prognose
Prognosen ved antisyntetase syndrom varierer avhengig av sykdomsforløpet og alvorlighetsgraden. Tidlig diagnose og behandling er viktig for å bremse sykdomsutviklingen og forbedre livskvaliteten.
En kan dele opp antisyntetase syndromet inn i tre mulige forløpsformer:
- Type I: Akutt (10-30%) Lungesymptomer med tung pust utvikles i løpet av 4 uker. Denne er mest alvorlig. Behandlingen er ofte metylprednisolon (SoluMedrol) intravenøst i 3 dager etterfulgt av prednisolon tabletter sammen med annen immundempende behandling. Oftest brukes da rituksimab (Rixathon, MabThera). Et alternativ er cyclofosfamid (Sendoxan) intravenøst de første 3-6 måneder og deretter overgang til azathioprin (Imurel) eller mykofenolat (CellCept, Myfortic) tabletter eller rituksimab. Forbigående behov for pustehjelp (respirator) er iblant nødvendig inntil medikamentene har oppnådd virkning
- Type II: Kronisk (40-50%). Gradvis økende lungesykdom over uker eller måneder. Dette er den vanligste formen. Forløpet er variabelt. Behandlingen tilpasses individuelt og kan være som for Type I, men ofte med lavere medikamentdoser eller uten Sendoxan
- Type III Uten symptomer (20-25%). Oppdages tilfeldig. Dersom tilstanden ikke viser tegn til forverring ved kontroller, er ikke spesielle medikamenter nødvendige.
Type I er såpass alvorlig at enkelte trenger respirator behandling (medisinsk pustehjelp) før annen behandlingseffekt inntreffer. Dødsfall forekommer i denne fasen. Spesielt ved Type II er forløpet er individuelt variabelt. Samlet sett lykkes det å stanse sykdommen hos 25-70%, men 6-40% får tilbakefall i opptil 7 år senere, ofte når behandlingen er avsluttet. Ved type III er den medisinske prognosen best.
Overlevelse. I en kohorte på 202 pasienter med ASS med anti-Jo-1 antistoff var 5-års overlevelse 90%, 10 års overlevelse 70%. Pasienter uten dette antistoffet hadde mer alvorlig prognose med 5-års overlevelse på 75% og 10 års overlevelse 47%. Vanligste dødsårsak var lungefibrose (referanse: Aggarwal R, 2014).
Medisinsk utredning og tips ved henvisning til spesialist
Retningslinjer og prosedyrer
Litteratur
- Wells M, 2022
- Alfraji N, 2021
- Marco JL, 2020
- Maturu VN, 2016
- Mer om antisyntetase syndromet (Sem M, Molberg & Gran)
- Grans Kompendium i Revmatologi

