Definisjon
Eosinofil fasciitt er en sjelden betennelsessykdom som angriper underhuden og bindevevet som omgir musklene (fasciene). Årsaken til sykdommen er ukjent. Huden på legger og/eller underarmer, ofte på begge sider av kroppen, blir varm, rødlig og øm. Etter hvert blir huden stram og man kan se inndragninger som gir en ujevn overflate, også kalt «appelsinskallhud». Eosinofil fasciitt ble først beskrevet av den amerikanske legen Lawrence Shulman (1919-2009) i 1974 (referanse: Shulman LE, 1974). I noen tilfeller kan sykdommen være assosiert med underliggende blodsykdom eller kreft
Forekomst
Sykdommen rammer litt oftere voksne kvinner enn menn. Gjennomsnittsalderen ved sykdomsdebut er 47–57 år (Wright NA, 2016), og den er sjelden hos barn (Grisanti MW, 1989). Eosinofil fasciitt defineres som en sjelden sykdom.
Symptomer
Eosinofil fasciitt starter ofte ganske brått, og de første symptomene kan merkes etter fysisk anstrengelse. Typiske symptomer er:
- Hevelse, stivhet og rødhet i huden over en eller flere muskler eller sener i armer eller ben.
- Hevelse rundt anklene (ødemer) hvis leggene er angrepet.
- Smertefull stramming i de angrepne hudområdene.
- Hos 95 % av pasientene er begge ben eller begge armer angrepet symmetrisk Hos 95% angripes begge ben eller begge armer symmetrisk (Wright NA, 2016).
I tillegg kan man oppleve:
- Nattesvette og lett feber
- Leddbetennelse (artritt) hos opptil 40 % av pasientene, men ikke så uttalt som ved leddgikt
- Muskelsmerter
- Karpaltunnelsyndrom / canalis carpi syndrom med nummenhet og smerter i hendene, på grunn av trykk på nerven i håndleddet (nervus medianus).
Etter noen uker eller måneder blir huden mindre hoven, men mer stram, hard og med inndragninger. I motsetning til systemisk sklerose (sklerodermi) angripes ikke hendene, og Raynauds fenomen («likfingre») er uvanlig. Indre organer rammes heller ikke.
Undersøkelser
Diagnosen stilles basert på sykehistorie, klinisk undersøkelse og supplerende undersøkelser. Det er også utarbeidet forslag til diagnostiske kriterier som kan brukes (referanse: Pinal-Fernandez I, 2014).
Sykehistorie: Legen vil kartlegge symptomene dine.
Klinisk undersøkelse: Legen vil undersøke huden, leddene og gjøre en generell vurdering av din helsetilstand. Typiske funn kan være:
- Økt varme og rødhet i huden
- «Appelsinhud» (peau d’orange)
- «Groove sign»: en fordypning/inndragning som følger venenes forløp, særlig synlig når den angrepne armen eller benet løftes opp. Dette skyldes økt bindevev (fibrose) i underhuden (referanse: Fruchter R, 2017).
Blodprøver. Økt senkning (SR) og CRP Økt antall eosinofile hvite blodceller i mer enn 80 % av tilfellene Lett forhøyet CK (kreatinkinase) ved samtidig muskelbetennelse. Ingen spesielle antistoff foreligger.
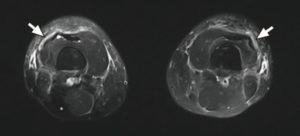
Bildediagnostikk. MR-undersøkelse av det angrepne området kan vise tegn til betennelse i bindevevet rundt musklene (fasciitt) (referanse: Moulton SJ, 2005).
Vevsprøve (biopsi): En vevsprøve tas for å bekrefte diagnosen. Prøven viser betennelsesceller, inkludert eosinofile hvite blodceller, i vevet (referanse: Hironobu I, 2019).
-Benmargsundersøkelse: Utføres ved mistanke om blodsykdom, som kan være til stede hos omtrent 10 % av pasientene med eosinofil fasciitt.
Lignende tilstander (differensialdiagnoser)
Eosinofil fasciitt kan ligne på andre sykdommer, blant annet:
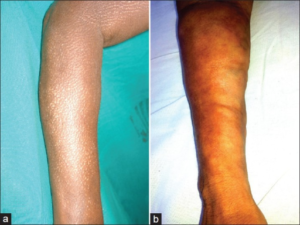
- Borreliose: Kronisk borreliose med hudforandringer kan ligne, men er vanligvis ensidig.
- Dermatomyositt: En betennelsessykdom som rammer hud og muskler (referanse: Chirila R, 2021)
- Eosinofili-myalgi syndrom. Skyldes inntak av L-tryptofan.
- Fasciitt-pannikulitt syndrom. Ligner eosinofil fasciitt, men eosinofili mangler ofte (referanse: Nishikubo M, 2021). Vevsprøve (histologisk) viser infiltrasjon av betennelsesceller i fettvev (pannikulitt) og muskelfascier forenelig med septal og lobulær pannikulitt. Ødemet kan feiltolkes som dyp venetrombose (referanse: Morales M, 2006).
- Graft versus Host sykdom (GVHD): En avstøtningsreaksjon etter transplantasjon.
- Hypereosinofilt syndrom: Rammer ikke bevegelsesapparatet.
- Lineær sklerodermi/morfea. En hudsykdom som kan ligne på sklerodermi. Lineær sklerodermi er vanligst blant barn, men kan begynne i voksen alder. Hovedsakelig er en side av kroppen angrepet. Eosinofil fasciitt kan forveksles også med morfea som er en sklerodermi-lignende hudsykdom med stort klinisk spekter. Noen oppfatter eosinofil fasciitt som en ekstrem form for morfea (Mertens JS, 2017).
- Myositt. En betennelsessykdom som rammer musklene. Fasciitt kan sees også ved myositt, særlig i tidlig sykdomsfase.
- Nefrogen systemisk fibrose. Oppstår etter MR-kontrast ved nyresvikt.
- Sklerødem (Buschke). Vanligst ved diabetes. Overkropp oftest affisert
- Systemisk sklerose. En bindevevssykdom som rammer hud og indre organer. Raynauds fenomen, fingre angripes.
- Toksisk matolje syndrom. Oppsto i Spania 1981 som følge av inntak av for gammel, skadet matolje.
Behandling
Tidlig behandling gir best resultat. Behandlingen består vanligvis av:
- Kortikosteroider (Prednisolon): Høye doser i starten for å dempe betennelsen og hindre arrdannelse. Initial dosering 40-60mg/d er foreslått (referanse: Lakhanpal S, 1988), men lavere doser benyttes også. Behandlingen trappes gradvis ned over 2–5 år.
- DMARDS: Legemidler som demper immunforsvaret. Metotreksat er vanligst brukt (referanse: Wright NA, 2016).
- Biologiske legemidler: Nyere legemidler som kan være aktuelle i noen tilfeller (referanse: Mufti A, 2021).
De fleste har god virkning av tidlig behandling, mens behandlingsstart senere enn seks måneder fra sykdomsdebut øker risikoen for dårligere effekt (referanse: Lebeaux D, 2012).
Prognose
De fleste opplever gradvis bedring etter noen år, og mange blir nesten helt symptomfrie. Sykdommen påvirker vanligvis ikke levealderen, med mindre det er en alvorlig underliggende blodsykdom eller kreft.

