Definisjon
Pulmonal hypertensjon (PH) er en alvorlig tilstand hvor blodtrykket i lungearteriene (blodkarene som frakter blod fra hjertet til lungene) er forhøyet. Dette økte trykket gjør det vanskeligere for hjertet, spesielt høyre hjertekammer, å pumpe blod gjennom lungene. Over tid kan dette føre til hjertesvikt.
Sykdomsårsaker
PH kan oppstå av ulike årsaker, og deles inn i fem grupper (referanse: Simonneau G, 2013):
- Gruppe 1: Pulmonal arteriell hypertensjon (PAH). Her er det fortykkelse i blodåreveggene i lungene, noe som øker motstanden mot blodstrømmen. Dette kan skyldes bindevevssykdommer (spesielt systemisk sklerose), HIV -infeksjon, medfødte tilstander, enkelte medisiner eller oppstå uten kjent årsak (idiopatisk pulmonal hypertensjon).
- Gruppe 2: PH på grunn av venstresidig hjertesykdom. Hjertesykdom som påvirker venstre side av hjertet kan føre til økt trykk i lungekretsløpet.
- Gruppe 3: PH på grunn av lungesykdom. Kroniske lungesykdommer som KOLS, søvnapné og langvarig opphold i store høyder kan også føre til PH.
- Gruppe 4: Kronisk tromboembolisk pulmonal hypertensjon (CTEPH). Dette skyldes kroniske blodpropper i lungene (lungeemboli).
- Gruppe 5: PH med uklare og/eller multifaktorielle mekanismer. Dette inkluderer PH forårsaket av blodsykdommer eller andre uklare årsaker.
Forekomst
Pulmonal hypertensjon (PH) kan oppstå uten spesiell grunn (idiopatisk) eller være assosiert med andre sykdommer. Systemisk sklerose er en av de vanligste årsakene til PH, med en forekomst på 7-16 % hos personer med denne sykdommen (referanse: Aithala R, 2017). PH kan også forekomme ved andre bindevevssykdommer, men sjeldnere: (MCTD: 4%) (referanse: Gunnarsson R, 2013), Sjøgrens syndrom: 2% og SLE (1%).
Symptomer
Vanlige symptomer på PH inkluderer:
- Tung pust (dyspné): Dette er ofte det første symptomet, og kan oppstå både i hvile og ved anstrengelse.
- Besvimelser (synkoper) ved belastning: Skyldes redusert blodtilførsel til hjernen.
- Tretthet/Fatigue/utmattelse: Kroppen får ikke nok oksygen på grunn av redusert blodstrøm gjennom lungene.
- Brystsmerter: Kan oppstå på grunn av belastning på hjertet.
- Hoste: Kan være tørr eller produktiv (med slim).
- Blodig hoste (hemoptyse): Skyldes at økt trykk i lungearteriene kan føre til at små blodkar brister.
- Hevelser (ødemer) i bena: Skyldes væskeansamling i kroppen.
- Forstørret lever (hepatomegali): Skyldes økt trykk i levervenen (referanse: Pahal P, 2021).
- Heshet: Kan oppstå hvis den forstørrede lungearterien presser på nerven som styrer stemmebåndene (Ortners syndrom) (referanse: Shahul HA, 2014).
- Raynauds fenomen (likfingre): Kalde og hvite fingre og tær, ofte utløst av kulde eller stress.
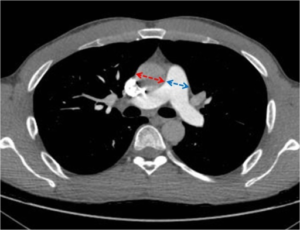
Undersøkelser
Diagnosen PH stilles basert på en grundig utredning som inkluderer:
Sykehistorie: Legen vil spørre om symptomer og disponerende faktorer, som for eksempel bindevevssykdom, lungesykdom og risikofaktorer for blodpropp
Klinisk undersøkelse: Legen vil undersøke for tegn på hjertesvikt og lungesykdom, som for eksempel hevelser i bena, synlig puls i halsvener (v. jugularis), forstørret lever og unormal hjertelyd (markert andre hjertelyd ved auskultasjon) og tegn på systemisk sklerose (stiv hud på hender og rundt munnen) eller annen aktuell bakenforliggende sykdom (se Sykdomsårsaker ovenfor).
Blodprøver. Blodprøver kan gi informasjon om hjertefunksjon og utelukke andre årsaker til symptomene. Ofte ses forhøyet NTproBNP (N- terminal pro brain peptide) som tegn på overbelastning av høyre hjerte-ventrikkel. Dersom bakenforliggende årsak til PH er uklar, anbefales screening med antinukleære faktorer (ANA) for systemisk bindevevssykdom. Ved mistenkt systemisk sklerose er spesifikke sklerodermi-antistoff inklusiv anti-polymerase III aktuelle. HIV og thyreoidea-sykdom kan være aktuelt å utelukke med tester.
Bildediagnostikk.
- CT undersøkelse av lungene: Kan vise forstørrede lungearterier og tegn på lungesykdom. Dersom diameter av lungeartrien (arteria pulmonalis) er unormalt stor (≥29mm), eller at denne er større enn aorta ascendens kan PH mistenkes. CT av lunger kan også bidra til skille Gruppe 1 fra Gruppe 3 (kronisk lungesykdom). CT med lungeemboli-protokoll eller pulmonal angiografi (røntgen undersøkelse) og scintigrafi (nukleærmedisin) overveies hvis sykdomsårsak er uklar (utelukke blodpropper i lunger/lungeemboli).
EKG: Kan vise tegn på belastning på høyre side av hjertet. Ved høyresidig hjertebelastning ses høyre akse-deviasjon: R / S >1 i avledning V1, inkomplett- eller komplett høyre grenblokk. P-pulmonale i avledning II og rytme-forstyrrelser.
Lungefunksjonstester. Kan gi informasjon om lungefunksjon og utelukke lungesykdom. Ofte foreligger redusert DLCO, men normal FVC. Ratio FVC%/DLCO% er dermed økt. Ratio-verdier mer enn 2 øker muligheten for at pulmonal hypertensjon foreligger. Hvis det foreligger lungesymptomer og en FVC%/DLCO% ratio mindre enn 1,4 er sykdom i lungevevet (interstitiell lungesykdom, ILD) mer sannsynlig.
6-minutter gangtest: Kan gi informasjon om fysisk kapasitet og sykdommens alvorlighetsgrad og for å vurdere individuell effekt av behandling. Testen forutsetter imidlertid normal eller stabil gangfunksjon. Fallende til under 330-380 meter/6 minutter kan indikere ugunstig prognose.
Ekkokardiografi (ultralyd hjertet): Kan gi et estimat av trykket i lungearteriene. Grenseforhøyede trykk er imidlertid et usikkert tegn, og det oppgitte trykket ved ekkokardiografi kan variere i forhold til det reelle trykket med +/- 10 mmHg. Ekkokardiografi estimerer det systoliske (øvre) trykket (hjertekateter måler gjennomsnittstrykket). Et ekkokardiografisk beregnet systolisk tykk på 40 mm Hg kan tilsvare et gjennomsnittstrykk ved hjertekateter-undersøkelse på over 25 mm Hg som er over grensen for pulmonal hypertensjon (≥ 20mm Hg). Verdier over 40-50 mmHg ved ultralydundersøkelse bør derfor etterfølges av høyresidig hjertekateterisering (se nedenfor) som sikrer eller avkrefter om pulmonal hypertensjon foreligger. Mistanke om alvorlig pulmonal hypertensjon foreligger ved systolisk pulmonal-trykk over 60mm Hg. Trykket som hjertepumpen skal lage for hovedpulsåren (aorta) måles ved ejection fraksjon (EF) og er normalt mer enn 55% når det ikke foreligger hjertesvikt. Screening årlig med ultralyd av hjertet i risikogrupper som ved systemisk sklerose er anbefalt. Dette fordi symptomer i begynnelsen ofte overses, og tidlig behandling bedrer prognosen.
DETCT kalkulator kan være til hjelp for å velge hvem som bør til hjertekateter-undersøkelse (se nedenfor). For DETECT-kalkulator er det behov for følgende parametere: Del I: FVC% / DLCO% (ratio), Teleangiektasier (Ja/Nei), NT-ProBNP (pg/ml), Serum urat (mg/100ml). EKG (hø-akse: Ja/Nei). Del II: Ekkokardiografi: Høyre atriums areal (cm2), Trikuspidal flow (TrP (m/s).
Høyre kateterisering: Dette er den mest nøyaktige metoden for å måle trykket i lungearteriene. Et tynt kateter føres inn i en blodåre og opp til høyre side av hjertet. måler gjennomsnitts trykket / middelstrykket (engelsk: mean pulmonary arterial pressure) i pulmonalarterien (mPAP) eller middels AP. Resultatet er ofte avgjørende for valg av behandling. I praksis skyves et tynt kateter gjennom en blodåre og ned i høyre del av hjertet. Undersøkelsen er viktig for å skille mellom pre-kapillær og post-kapillær pulmonal hypertensjon, noe som er viktig for valg av riktig behandling. Undersøkelsen beregner pulmonalt kile-trykk i venstre atrium (engelsk: pulonary “arterial” eller “capillary” wedge pressure (mean pulmonary wedge pressure PAWP eller PCWP) og motstanden i lungearteriene (PVR, PAR) (engelsk: pulmonary vascular resistance). Pulmonal vaskulær motstand påvises ved prekapillær PAH og angis i Wood (≥ 2 Wood taler for PAH). Postkapillær PH ses ved venstresidig hjertesvikt der pulmonary capillary wedge pressure (kile-trykk) PCWP ≥ 15 mmHg (referanse: Xanthouli P, 2020). Blandingsformer kan komplisere bildet og er ikke uvanlig.
- Definisjon: Pulmonal Hypertensjon foreligger når middelstrykket (Medium Arterial Pressure= MAP) er over 20 mmHg i ro (revidert fra 25 mmHg pr 2019, referanse: Simonneau, 2019). MAP er hos friske normalt 10-20 mmHg.
- Pre-kapillær pulmonal hypertensjon: middeltrykk (mPAP), middels AP >20 mmHg, kiletrykk i venstre atrium (PCWP), PCV ≤ 15 mmHg, motstanden i lungearteriene (PVR, PAR) ≥ 2 WU.
- Postkapillær: AP >20 mmHg, PCWP, PCV > 15 mmHg, PVR, PAR < 2 WU.
- Kombinert pre- og postkapillær: AP >20 mmHg, PAWP >15 mmHg, PVR, PAR ≥ 2WU.
- Mild PH foreligger ved 35mmHg (36-50mmHg ved ultralyd).
Diagnose
Uavhengig av symptomer baseres diagnosen på målinger:
- Ekko cor (ultralyd av hjertet): Her beregnes systolisk pulmonalarterie-trykk indirekte Målingene er mindre nøyaktige enn ved hjertekateter undersøkelse (se nedenfor). Estimert trykk over 30-35mmHg er suspekt på PH
- Hjertekateter (høyre hjerte-halvdel). Middeltrykk (MAP) over 20 mmHg i ro eller mer enn 30mmHg ved belastning er pulmonal hypertensjon.
- Inndeling/klassifikasjon av type/gruppe pulmonal hypertensjon kan gjøres ihht definisjon pr 2019 av Simonneu.
Lignende sykdommer (differensialdiagnoser)
Flere tilstander kan gi symptomer som ligner på PH, og det er viktig å utelukke disse:
- Antifosfolipid syndrom: Kan gi blodpropper i lungene.
- Budd-Chiari syndrom. Blodpropp i levervener. Avklares med ultralyd / Doppler eller MR-undersøkelser.
- HIV-infeksjon: Kan føre til PH.
- Hjertesvikt: Spesielt venstresidig hjertesvikt kan gi symptomer som ligner på PH.
- Hjerteklaffsykdom: For eksempel mitralstenose ((innsnevring av mitralklaffen).
- Lungeemboli: Blodpropp i lungene.
- Lungesykdom, for eksempel ved astma, KOLS eller lungefibrose
- Portal hypertensjon: Økt trykk i portvenen (blodåren som frakter blod fra tarmene til leveren).
- Søvnapne syndrom: Kan føre til PH.
Behandling
Behandlingen av PH avhenger av den underliggende årsaken og sykdommens alvorlighetsgrad. Det anbefales å følge anerkjente retningslinjer, som for eksempel ESC/ERS guidelines (Humbert M, 2022).
- Generelle tiltak: Vaksinasjon mot influensa og pneumokokker (lungebetennelse). unngå graviditet. I de fleste tilfellene ved revmatisk sykdom gis ikke blodfortynnende (antikoagulasjon) med warfarin (Marevan), fordi økt blødningsrisiko kommer ugunstig ut. I tilfeller med antifosfolipid syndrom må likevel antikoagulering overveies opp mot økt blodpropp-risiko. Opptrening/rehabilitering på egent sted for hjerte/lungesyke er aktuelt.
- Medisiner:
- Kalsiumblokkere; Kan ha effekt hos noen (5-8%). De brukes til dem som responderer på test medisintest under hjertekateterisering. Aktuelle kalsiumblokkere er da: amlodipin, diltiazem, felodipin og nifedipin.
- Endotelinantagonister: Blokkerer effekten av endothelin, et stoff som bidrar til å øke blodtrykket i lungearteriene. Bosentan «Cipla» (Tracleer, Stayveer).
- Fosfodiesterase-5-hemmere (PD-5 hemmere): Øker nivået av nitrogenoksid, et stoff som bidrar til å utvide blodårene. Sildenafil (20-80mg/d): Mysildecard, Orisild 20mg x 3, Revatio, Viagra 25mg. Ved NYHA II-III.
- Priociguat, guanylate-cyklase agonist. Godkjent for kronisk blodpropp (tromboembolisk syndrom) dersom en ikke kan opereres.
- Prostacyklinanaloger: Etterligner effekten av prostacyklin, et stoff som bidrar til å utvide blodårene og forhindre blodpropp. Selexipag (Uptravi) tabletter. Prostacyklinanaloger til inhalasjon (Iloprost, treprostinil) og til iv. eller sc. administrasjon (epoprostenol iv, treprostinil iv eller sc).
- Kombinasjonsbehandling: Flere medisiner kan kombineres for å oppnå bedre effekt.
- Kirurgi: I noen tilfeller kan kirurgi være et alternativ, for eksempel ved blodpropp.
- Lungetransplantasjoni: Kan være et alternativ for pasienter med alvorlig PH som ikke responderer på annen behandling.
Litteratur
- ESC/ERS Guidelines, 2022
- Pahal P, 2022
- Simonneu G, 2019
- Ahmed S, 2014
- Andreassen A, 2012 (Legeforeningen)
- Grans Kompendium i Revmatologi

